U trudnoći s blizancima postoji rizik od razvoja specifičnih bolesti koje se ne mogu razviti kada se nosi jedno dijete.
Feto-fetalni transfuzijski sindrom je komplikacija koja može dovesti do smrti jednog ili oba blizanca tokom fetalnog razvoja.
Prije široke primjene ultrazvuka, ova dijagnoza se učila retrospektivno na osnovu indirektnih znakova nakon rođenja djece. Trenutno se intrauterina patologija uspješno liječi pravovremenom dijagnozom.
Šta je to?
Feto-fetalni transfuzijski sindrom je patologija koja je posljedica nepravilnog razvoja krvnih žila placente.
Kod monohorionskih blizanaca, kada dva fetusa dijele placentu:
- Anastamoze (veze) se formiraju između vena i arterija.
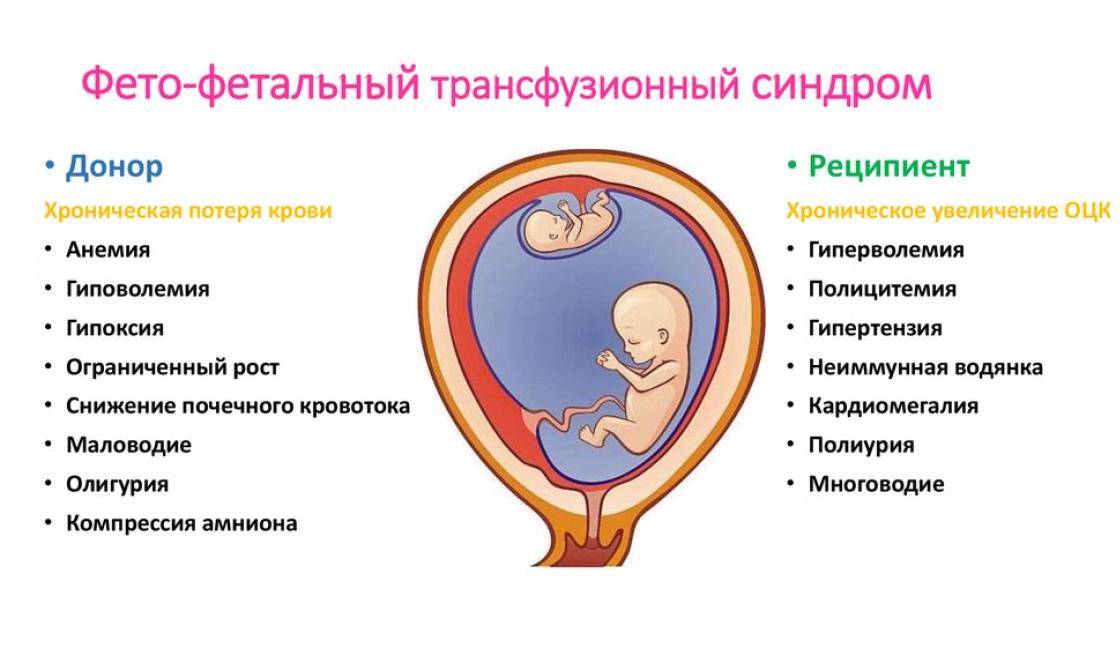
- Krv je neravnomjerno raspoređena kod fetusa. Jedan od njih postaje davalac koji ubacuje krv u opšti kanal, a drugi postaje primalac koji prima višak.
- Neujednačena ishrana blizanaca manifestuje se odloženim razvojem donora, stvaranjem hidropsa u plodu koji prima i mogućom smrću jednog ili dva blizanca.
Statistika
Prvi opis feto-fetalnog sindroma pojavio se 1982. Približne statistike povezuju ga s komplikacijama u 5-25% slučajeva u višestrukim identičnim trudnoćama.
Prema literaturi, smrt se javlja u 60-100% takvih komplikacija. Kada se koriste moderne metode liječenja, rizik od smrti fetusa smanjuje se sa 90 na 29%.
Neki istraživači vjeruju da je učestalost patologije mnogo veća zbog pobačaja u ranom periodu trudnoće.
Uzroci
Monohorionski dijamniotski blizanci podložni su razvoju patologije.
Tačni razlozi za nastanak sindroma nisu utvrđeni. Pretpostavlja se da mogućnost formiranja anastomoza počinje 4-12 dana gestacije, kada se blizanci razdvoje.
U horionu se formiraju anastomoze između vaskularnih mreža svakog od djece. Ozbiljnost ovisi o broju veza između krvnih žila i količini ispuštene krvi. Anastamoze se mogu nalaziti na površini i u dubini posteljice.
Feto-fetalni sindrom kod blizanaca nastaje zbog povećanja broja dubokih anastomoza.
S povećanjem perifernog vaskularnog otpora, arterijska krv jednog fetusa prelazi u vensku mrežu drugog.
Posljedice i rizici
Donor fetus pati od nedostatka hranjivih tvari i kisika, što dovodi do intrauterinog usporavanja rasta.
Primalac pati od velike količine krvi. Njegov kardiovaskularni sistem doživljava preopterećenje volumena krvi, povećava se pritisak, što dovodi do povećanja veličine srca, insuficijencije trikuspidnih zalistaka i proširenja žila plućnog trupa.
Ozbiljna posljedica transfuzije krvi između blizanaca je prenatalna smrt jednog ili dvoje djece.
Ako se patologija razvije prije 25. tjedna, rizik od gubitka trudnoće približava se 100%, čak i uz korištenje modernih metoda terapije.

Feto-fetalni sindrom kod blizanaca
Dijagnoza u ranoj fazi je nemoguća, a u nedostatku liječenja i taktike čekanja moguća je smrt blizanaca.
Zbog toga su neophodne skrining studije koje se rade u 11-12, 17 i 22 sedmici.
Znakovi i simptomi
Ne postoje subjektivni osjećaji tokom formiranja sindroma feto-fetalne transfuzije krvi.
Kako god:
- Trudnice mogu češće nego zdrave žene primijetiti pojavu tonusa materice i imati rizik od pobačaja u 1. trimestru trudnoće.
- U 2. tromjesečju, kada se fetus smrzava, može se pojaviti vaginalno krvarenje.
- Kada dvoje djece umre u maternici, žena prestaje da osjeća njihove pokrete.
Da li je moguće rano otkriti?
Moguća je dijagnoza patologije nakon 16 sedmica.
U ranijem periodu posteljica još nije u potpunosti funkcionalna, a razvojni poremećaji buduće djece još nisu nastali, pa je nemoguće posumnjati na feto-fetalni sindrom.
Faze
Na osnovu ultrazvučnih kriterija razlikuje se pet stadija patologije.
Oni nisu povezani s određenom gestacijskom dobi i neophodni su za odabir medicinske taktike:
- Faza 1– ultrazvukom se vizualizira bešika fetusa donora. Može postojati mala razlika u količini amnionske tečnosti, koja se pojavljuje kao nabori na amnionskom septumu kod blizanaca sa dva amniona. U slučaju monoamnionskih blizanaca, ova faza se možda neće primijetiti.
- Faza 2– bešika donora nije primetna, poremećaj krvotoka prema rezultatima dopler merenja nije kritičan. Može doći do blagog zaostajanja u veličini jednog djeteta.
- Faza 3– kritično stanje krvotoka kod jednog ili dvoje djece. Primalac pokazuje znakove srčane i vaskularne patologije.
- Faza 4– vodena bolest primaoca – jetra je uvećana, nakupljanje tečnosti u šupljinama.
- Faza 5– smrt jednog ili dva blizanca.
Dijagnostika
Prva faza je ultrazvučna dijagnostika.
Nakon 16 sedmica, ljekar može primijetiti glavne znakove:
- karakteristike bešike;
- kašnjenje u razvoju;
- visoki i niski vodostaji;
- patološki protok krvi u posteljici.
Poremećaj protoka krvi se bilježi samo u stadijumu 3 bolesti.
U pupčanim vrpcama fetusa bilježi se razlika u omjeru protoka krvi u sistoli i dijastoli. Primalac ima abnormalan venski protok krvi i povećanje brzine protoka krvi u plućnoj arteriji.
Fetometrija je obavezna faza ultrazvuka.
Na osnovu rezultata mjerenja utvrđuje se smanjenje biparietalne veličine, obima glave i grudi davalac ima malu bešiku.
Kod feto-fetalnog sindroma, razlika u fetometriji djece je 20% ili više.
Metode liječenja
U početnim fazama i uz apsolutne kontraindikacije za kirurško liječenje, može se koristiti konzervativna terapija angioprotektori i lijekovi za poboljšanje mikrocirkulacije. Ali to ne donosi nikakav opipljiv efekat.
Glavna metoda terapije je laserska koagulacija krvnih žila koje formiraju patološke anastomoze u posteljici.
Intervencija se izvodi pod kontrolom ultrazvuka.
Endoskopska tehnika se uvodi transabdominalno u fetus primaoca. Doktor ispituje placentu duž septuma između fetusa pomoću fetoskopa, vodeći se istovremeno dobijenim ultrazvučnim podacima. Žile su koagulirane, operacija se završava uklanjanjem amnionske tekućine do normalne količine.
Ako je nemoguće koagulirati krvne žile, pribjegavaju ponovljenom pumpanju amnionske tekućine.
Ovo neće otkloniti uzrok sindroma, ali će olakšati stanje djece.
Metoda kogulacije pupčane vrpce najugroženijeg blizanca koristi se u ranim fazama, kada je moguće spasiti život jednog djeteta.
Druga tehnika, tehnika septostomije, uključuje oštećenje amnionskog septuma kod dijamniotičkih blizanaca.
To dovodi do izjednačavanja pritiska amnionske tečnosti.
Metoda je upitna jer ne eliminira uzrok patologije i komplicira kasniju dijagnozu stanja blizanaca.

Koliko vremena je potrebno za operaciju?
Optimalno vrijeme za operaciju se smatra nakon 25 sedmica.
Ovo vam omogućava da produžite trudnoću do 14 sedmica.
Kada se intervenira u ranijem periodu, postoji velika vjerovatnoća novih anastomoza i progresije stanja.
Klinike u koje možete otići
Fetoskopska koagulacija anastomoza krvnih žila posteljice može se izvesti u nekoliko klinika u Rusiji.
Prognoze
Operacija nakon kritičnog perioda od 25 sedmica značajno povećava šanse za zdravu djecu. U nekim slučajevima, moguće je da intrauterina retardacija rasta donora može opstati.
Efikasnost operacije zavisi od stadijuma bolesti i stanja fetusa.
Ponekad samo jedan plod nastavlja da se razvija. Smrt djeteta može nastupiti nakon rođenja zbog urođenih mana ili izuzetno niske tjelesne težine.
Da li je to moguće i kako se to može izbjeći?
Feto-fetalni sindrom je nemoguće predvidjeti. Pretpostavlja se da ulogu u njegovom razvoju ima kršenje dotoka krvi u maternicu, djelovanje teratogenih faktora u ranim fazama trudnoće.
Prevencija može uključivati planiranje začeća, pravovremeno liječenje ginekoloških bolesti i zdrav način života za buduću majku.
Ključne riječi
FETO-FETALNI SINDROM TRANSFUZIJE KRVI / PERINATALNA SMRTNOST / VASKULARNE ANASTOMOZE/AMNIOREDUKCIJA/ LASERSKA FOTOKOAGULACIJA/ PREŽIVLJAVANJE / FETO-FETALNI HEMOTRANSFUZIJSKI SINDROM/ PERINATALNA SMRTNOST / VASKULARNE ANASTOMOZE / AMNIOREDUKCIJA / LASERSKA FOTOKOAGULACIJA / PREŽIVLJAVANJEanotacija naučni članak o kliničkoj medicini, autor naučnog rada - Babuškin Igor Aleksandrovič
Razvoj potpomognutih reproduktivnih tehnologija doveo je do povećanja učestalosti višeplodnih trudnoća, uključujući i slučajeve monohorionskih blizanaca. Karakteristika monohorionizma je formiranje šantova između sistema krvotoka 2 fetusa. Rezultirajuća interfetalna transfuzija krvi može dovesti do razvoja sindroma feto-fetalne transfuzije krvi (FFBTS). Urađena je analiza naučne literature o epidemiologiji, ranoj dijagnozi i liječenju SFFGT u akušerskoj praksi kako bi se ocijenila relevantnost problema SFFGT u skraćenici. perinatalni mortalitet monohorionskih blizanaca. Otkriveno je da SFFGT pogađa 5-15% monohorionskih blizanaca u terminu<32 нед гестации. При отсутствии лечения смертность составляет 80-90%. Основными методами диагностики синдрома служат УЗИ, допплерография и МРТ. В качестве методов лечения СФФГТ наиболее часто используют амниоредукцию и селективную laserska fotokoagulacija vaskularne anastomoze. Stopa preživljavanja najmanje jednog od fetusa nakon tretmana je 85-92%, oba fetusa 44-70%. Ako dođe do postoperativnih komplikacija, stopa preživljavanja se smanjuje na 29-88% za jedan i 0-58% za oba fetusa. Dakle, pokazalo se da niske stope preživljavanja zahtijevaju razvoj novih dijagnostičkih i terapijskih metoda s ciljem pravovremenog otkrivanja i otklanjanja uzroka razvoja SFFGT.
Povezane teme naučni radovi iz kliničke medicine, autor naučnog rada - Babuškin Igor Aleksandrovič
-
Sistemska ultrazvučna evaluacija i hirurško liječenje sindroma feto-fetalne transfuzije
2014. / Quintero Ruben A., Kontopoulos E.V. -
Osobine tijeka neonatalnog razdoblja u novorođenčadi iz kompliciranih višeplodnih trudnoća s feto-fetalnim transfuzijskim sindromima i selektivnim ograničenjem fetalnog rasta
2018 / Šakaja Marika Nugzarovna, Krog-Jensen Olga Aleksandrovna, Jonov Oleg Vadimovič -
Diferencijalna dijagnoza feto-fetalnog transfuzijskog sindroma: metodologija i analiza kliničkih slučajeva
-
Standardizacija ultrazvučnog pregleda monohorionskih blizanaca u centrima prvog i drugog nivoa
2017 / Nekrasova Ekaterina Sergejevna -
Višestruko rođenje. Savremeni pristupi taktici vođenja trudnoće
2014 / Sičinava L. G. -
Perinatalni ishodi u blizanačkim trudnoćama
2018 / Semenčuk V.L., Mihalevič S.I. -
Perinatalni faktori rizika koji utječu na rezultate dojenja prijevremeno rođene djece iz višeplodne monohorionske trudnoće
2019 / Shakaya Marika Nugzarovna, Jonov Oleg Vadimovich, Degtyarev Dmitry Nikolaevič, Kostyukov Kiril Vitalievič, Gladkova Kristina Aleksandrovna, Kirtbaya Anna Revazievna, Balashova Ekaterina Nikolaevna, Golubtsova Julia Markovna, Ryndin Yulia Markovna, Ryndin Yuliech, Viktor Vasilievich Yubich Andreych -
Diskordantan rast fetusa u trudnica sa monohorionskim blizancima
2015 / Sichinava Lali Grigorievna, Panina Olga Borisovna, Gamsakhurdia Ketevan Gizoevna -
Monohorionska višeplodna trudnoća
2014 / Makatsaria N. A. -
Perinatalni ishodi u višeplodnim trudnoćama
2010 / Prokhorova Viktorija Sergejevna, Pavlova Natalija Grigorijevna
Feto-fetalni hemotransfuzijski sindrom
Razvoj pomoćnih reproduktivnih tehnologija doveo je do povećanja incidencije višestrukih trudnoća, uključujući slučajeve s monohorijskim blizancima. Specifičnost monohorijalne gestacije je formiranje šantova između cirkulacijskih sistema dva fetusa. Rezultirajuća interfetalna hemotransfuzija može dovesti do razvoja feto-fetalni hemotransfuzijski sindrom(FFHTS). Analiza objavljenih podataka o epidemiologiji, ranoj dijagnozi i liječenju FFHTS pokazuje da se sindrom razvija u 5-15% monohorijalnih blizanaca u<32 weeks of gestation. The mortality in untreated cases reaches 80-90%. Te main diagnostic methods are ultrasonography, dopplerography, and magnetic imaging. The therapies used most often are amnion reduction and selective laser photocoagulation of vascular anastomoses . The survival of at least one of the fetuses after therapy is 85-92%, of both fetuses 44-70%. In cases with postoperative complications the survival reduces to 29-88% for one and 0-58% for both fetuses. Hence, poor survival parameters necessitate the development of new diagnostic and therapeutic methods for timely detection of the syndrome and elimination of its causes.
Tekst naučnog rada na temu “Sindrom feto-fetalne transfuzije krvi”
Literature Reviews
© BABUSHKIN I.A., 2015. UDK 618.25-06:616-092:612.13
FETO-FETALNI SINDROM TRANSFUZIJE KRVI
Babuškin I.A.
Državna budžetska obrazovna ustanova visokog stručnog obrazovanja „Prvi Moskovski državni medicinski univerzitet po imenu. NJIH. Sechenov" Ministarstvo zdravlja Rusije, 119991, Moskva
Za prepisku: Babuškin Igor Aleksandrovič - student VI godine, CIOP „Medicina budućnosti“, [email protected]
Razvoj potpomognutih reproduktivnih tehnologija doveo je do povećanja učestalosti višeplodnih trudnoća, uključujući i slučajeve monohorionskih blizanaca. Karakteristika monohorionizma je formiranje šantova između sistema krvotoka 2 fetusa. Rezultirajuća interfetalna transfuzija krvi može dovesti do razvoja sindroma feto-fetalne transfuzije krvi (FFBTS).
Urađena je analiza naučne literature o epidemiologiji, ranoj dijagnostici i liječenju SFFGT u akušerskoj praksi kako bi se procijenila relevantnost problema SFFGT u smanjenju perinatalnog mortaliteta monohorionskih blizanaca. Otkriveno je da SFFGT pogađa 5-15% monohorionskih blizanaca u terminu<32 нед гестации. При отсутствии лечения смертность составляет 80-90%. Основными методами диагностики синдрома служат УЗИ, допплерография и МРТ. В качестве методов лечения СФФГТ наиболее часто используют амниоредукцию и селективную лазерную фотокоагуляцию сосудистых анастомозов. Выживаемость по крайней мере одного из плодов после лечения составляет 85-92%, обоих плодов - 44-70%. При возникновении послеоперационных осложнений выживаемость снижается до 29-88% для одного и 0-58% для обоих плодов.
Dakle, pokazalo se da niske stope preživljavanja zahtijevaju razvoj novih dijagnostičkih i terapijskih metoda s ciljem pravovremenog otkrivanja i otklanjanja uzroka razvoja SFFGT.
Ključne riječi: feto-fetalni transfuzijski sindrom; perinatalni mortalitet; vaskularne anastomoze; amnioredukcija; laserska fotokoagulacija; preživljavanje.
Za citiranje: Arhiv za akušerstvo i ginekologiju im. V.F. Snegireva. 2015; 2 (1): 4-12.
FETO-FETALNI HEMOTRANSFUZIJSKI SINDROM Babuškin I.A.
JA SAM. Prvi Moskovski državni medicinski univerzitet Sečenov, Moskva, Rusija, 19991 Adresa za korespondenciju: [email protected]. Babuškin I.A.
Razvoj pomoćnih reproduktivnih tehnologija doveo je do povećanja incidencije višestrukih trudnoća, uključujući slučajeve s monohorijalnim blizancima. Specifičnost monohorijalne gestacije je formiranje šantova između cirkulacijskih sistema dva fetusa. Rezultirajuća interfetalna hemotransfuzija može dovesti do razvoja feto-fetalnog hemotransfuzijskog sindroma (FFHTS). Analiza objavljenih podataka o epidemiologiji, ranoj dijagnozi i liječenju FFHTS pokazuje da se sindrom razvija u 5-15% monohorijalnih blizanaca u<32 weeks of gestation. The mortality in untreated cases reaches 80-90%. Te main diagnostic methods are ultrasonography, dopplerography, and magnetic imaging. The therapies used most often are amnion reduction and selective laser photocoagulation of vascular anastomoses. The survival of at least one of the fetuses after therapy is 85-92%, of both fetuses 44-70%. In cases with postoperative complications the survival reduces to 29-88% for one and 0-58% for both fetuses. Hence, poor survival parameters necessitate the development of new diagnostic and therapeutic methods for timely detection of the syndrome and elimination of its causes.
Ključne riječi: feto-fetalni hemotransfuzijski sindrom; perinatalni mortalitet; vaskularne anastomoze; amnioredukcija; laserska fotokoagulacija; preživljavanje.
Citiranje: Arkhiv Akusherstva i Ginekologii im. V.F. Snegiryova. 2015; 2 (1): 4-12. (na ruskom.)
Od davnina, čovječanstvo je fasciniralo misterijom višeplodnih trudnoća. Kao što znate, prilikom nošenja 2 ili više fetusa, majčinom tijelu se postavljaju posebni zahtjevi, prema kojima svi sistemi moraju raditi u poboljšanom režimu. Prema nekim podacima, morbiditet i mortalitet majki tokom višeplodne trudnoće povećavaju se za 3-7 puta i direktno koreliraju sa redoslijedom višeplodne trudnoće. Gotovo uvijek postoji egzacerbacija kroničnih bolesti od strane majke, rizik od razvoja preeklampsije i eklampsije raste za 45%.
a formiranje povećanog volumena placentne mase (“hiperplacentoza”) doprinosi agresivnijem toku ove komplikacije. Preopterećenje materice tokom višeplodne trudnoće povećava rizik od prijevremenog porođaja ili spontanog pobačaja za 35-50%. Dakle, kod blizanaca, porođaj se u pravilu javlja u 36-37 sedmica, kod trojki - 33,5 sedmica, kod četvorki - 31 sedmica. Rizik od perinatalnih komplikacija raste i do 40%.
Tok višeplodne trudnoće je često kompliciran usporavanjem rasta jednog od fetusa,
čija je učestalost 10 puta veća od one kod jednoplodnih trudnoća i iznosi 34 odnosno 23% kod mono- i bihorionskih blizanaca. Ova zavisnost je još izraženija kod različitih tipova placentacije: 7,5% za monohorionske i 1,7% za bihorionske blizance. U slučaju višeplodne trudnoće moguće je razviti specifične komplikacije koje nisu tipične za jednoplodnu trudnoću: sijamski blizanci, intrauterina smrt jednog od fetusa, hromozomska patologija jednog od fetusa, sindrom feto-fetalne transfuzije krvi (FHTS).
Feto-fetalni transfuzijski sindrom je prvi put opisao u Njemačkoj 1882. godine akušer-ginekolog Friedrich Schatz (1841-1920), kada je prijavio 3 slučaja višestruke trudnoće sa vaskularnim anastomozama u posteljici. F. Schatz je posebnosti fenotipa blizanaca okarakterizirao kao rezultat hemodinamskih promjena povezanih s funkcijom otkrivenih šantova, krvotoka u kojem je nazvao “treća cirkulacija”. F. Schatzova hipoteza o placentnom krvotoku između fetusa bila je centralna stoljeće u pokušaju da se objasni razvoj SFFGT.
Epidemiologija SFFGT
Uprkos predisponirajućim faktorima kao što je prisustvo interfetalnog placentnog sistema krvotoka, FPGT se javlja samo u 1,7-6,9% slučajeva višeplodnih blizanačkih trudnoća ili u 5-15% monohorionskih blizanaca do 32 nedelje gestacije. SFFGT se također može pojaviti kod više trudnih fetusa. Poznato je da trojke čine 1 do 6% svih trudnoća. Mogu biti trihorionski (40%), dihorionski (47%) ili monohorionski (13%). U prisustvu mono- ili dihorionskih trojki, SFFGT se može pojaviti kod 2 ili 3 fetusa.
Etiologija SFFGT
Hemodinamske promjene tokom SFFGT mogu se primijetiti već u 11-14 sedmici. Doplerografija pupčane arterije donora i ductus venosus primaoca daje neprocjenjiv doprinos dijagnozi.
Kao što je poznato iz karakteristika angioarhitektonike monohorionskih blizanaca, prisustvo anastomoza između sistema krvotoka fetusa je obavezan faktor u nastanku SFFGT. Međutim, ne doživljavaju svi monohorionski blizanci ovu patologiju. Iz toga proizilazi da postoje fakultativni faktori koji doprinose razvoju sindroma. To uključuje hemodinamske poremećaje u cirkulacijskom sistemu jednog od fetusa, kao i karakteristike genotipa blizanaca. Tako, u studiji C.J. Marsit et al. Razmatran je mogući uticaj epigenetskih faktora na razvoj TFFGT.
U normalnim uslovima dolazi do razmene krvi između fetusa kroz sistem placentnih anastomoza. Neravnoteža jačine zvuka koja nastaje na ovoj pozadini izravnava se radom srca primaoca. Dobitak
njegova aktivnost i, kao posljedica toga, još veći porast pritiska dovodi do otvaranja površinskih AA i VV interfetalnih anastomoza i krv se ispušta natrag u donorski sistem. Ova dinamička ravnoteža u razmjeni krvi održava se sve dok funkcioniraju kompenzacijski mehanizmi oba fetusa. Urođene ili stečene srčane mane, plućna stenoza, miokarditis ili okluzija pupčanih žila dovode do toga da protok krvi od fetusa do fetusa postaje jednosmjeran i dolazi do TFFG.
Da bi se utvrdila uloga interfetalne hemocirkulacije u nastanku sindroma, sprovedeno je istraživanje koje je uključivalo određivanje tipa posteljice 131 monohorionskog dijamnionskog blizanca. Od toga, 105 je bilo od blizanaca tretiranih laserom, a 26 od blizanaca bez FFGT. Prilikom izračunavanja rezultata isključeno je 45 slučajeva zbog fragmentacije placente. Kao rezultat, dobijeni su sljedeći podaci:
1) tip A - posteljica nema anastomoze - 0% slučajeva;
2) tip B - posteljica sadrži samo duboke anastomoze limfnih čvorova - 81% slučajeva;
3) tip C - posteljica sadrži samo površinske AA i VU anastomoze - 1% slučajeva;
4) tip B - posteljica sadrži sve vrste anastomoza - 18% slučajeva.
Ova studija odražava direktnu korelaciju između tipa monohorionizma placente i incidencije FFGT. U 99% slučajeva bolest se javila u obliku placentacije sa dubokim anastomozama limfnih čvorova, što dokazuje njihovu centralnu ulogu u nastanku sindroma. U 1% slučajeva, SFFGT u tipu C objašnjava se „fakultativnom“ ulogom površinskih anastomoza u patogenezi patologije. U akutnom obliku sindroma, ovi šantovi mogu poslužiti i kao izvor krvotoka iz fetusa donora do fetusa primaoca. U tom smislu, prilikom selektivne laserske ablacije važno je ukloniti sve funkcionalne anastomoze između fetusa.
Kroz duboke anastomoze limfnih čvorova, krv se usmjerava iz arterija jednog fetusa u vene drugog putem komunikacije sa zajedničkim kotiledonom. Ako postoji nedostatak površinskih LL i VU šantova, čiji bi broj trebao biti dovoljan da nadoknadi rad dubokih, zajamčena je neravnomjerna raspodjela krvnog tlaka u žilama oba blizanca i, kao posljedica toga, jednosmjeran protok određene količine krvi iz fetusa donora u vene fetusa primaoca. Zauzvrat, postnatalne studije placentnih sudova otkrile su blisku vezu između odsustva površinskih šantova AA i pojave SFFGT. Matematičkim modelom placentnog krvotoka dokazana je isključiva uloga ovih žila u nastanku neravnomjernog protoka krvi kroz šantove limfnih čvorova. Klinički oblici SFFGT
SFFGT se javlja u 2 oblika: akutni i kronični. Postoje 2 posebna oblika SFFGT-a:
akardija (akardija) i tzv. TAPS (Twin Anemia-Polycythemia Sequence - anemija/policitemija blizanaca).
Kronični oblik FPGT javlja se, u pravilu, u trećem tromjesečju trudnoće, a karakterizira ga stvaranje polihidroamniona u akceptoru (primalac krvi) i oligohidroamnion u davaocu (koji daje krv). Prilikom izvođenja ultrazvuka moguće je razlikovati povećanu akceptorsku bešiku i gotovo nerazlučivu, au nekim slučajevima i potpuno nerazlučivu bešiku donora. Tome se dodaje i izražena nesklada u veličini i tjelesnoj težini oba blizanca.
Akutni oblik SFFGT karakterizira nagli pad krvnog tlaka u krvotoku oba blizanaca i, kao posljedica toga, akutna anemija jednog blizanca (donora) i akutna policitemija drugog (akceptora). Za razliku od dugotrajnog kroničnog oblika, akutni se javlja na početku kontrakcija ili u vrijeme porođaja. Postoje 2 tipa akutnih oblika SFFGT: perinatalni i postmortem. Perinatalni oblik ima sljedeću strukturu. Kontrakcije materice i promjene u položaju tijela oba fetusa, a samim tim i padovi pritiska u transplacentarnom sistemu krvotoka, okidači su za otvaranje dubokih AV šantova između fetusa i brzo ispuštanje krvi iz jednog fetusa (donora) drugom (akceptoru). U teškim slučajevima to može dovesti do hipovolemijskog šoka donora i akutne policitemije akceptora, što zahtijeva hitnu medicinsku intervenciju. Postmortem oblik akutnog SFGT-a nastaje kada jedan od fetusa intrauterino umre na početku porođaja ili u vrijeme rođenja (intrapartalna smrt). Rezultirajući oštar padovi tlaka u sustavima krvotoka oba blizanaca dovode do otvaranja dubokih AC anastomoza i interfetalne transfuzije krvi sa živog fetusa na mrtvog. Ovo stanje je opasno po život djeteta, jer akutna anemija i hipovolemijski šok koji se razvijaju kao posljedica brzog gubitka krvi mogu dovesti do smrti drugog fetusa.
Za razliku od hroničnog oblika SFFGT, akutni oblik se može dijagnosticirati samo postnatalno visokom razlikom u nivou hemoglobina kod oba blizanca. Postoje dokazi da u slučajevima kratkotrajnog akutnog oblika SFFGT (na primjer, tokom ubrzanog porođaja), zbog hemodilucije krvi koja još nije počela, nivo hemoglobina davatelja može biti unutar normalnih vrijednosti. A takvi ehografski znakovi kao što je poli/oligohidroamnion, razlika u veličini i tjelesnoj težini blizanaca, izostaju zbog iznenadnosti akutnog procesa. U slučaju postmortem forme TFFGT, preživjeli blizanac ima 18-34% rizik od neurološkog oštećenja i 15% rizik od smrti u prvim sedmicama nakon rođenja.
Najteži oblik SFFGT je akardija (Twin Reversed Arterial Perfusion - TRAP-Sequenz).
Javlja se u otprilike 1 slučaju višeplodne trudnoće na 35 hiljada i pogađa 1% parova monohorionskih blizanaca. Iz nepoznatih razloga, u određenoj fazi gestacije dolazi do povećanja krvnog tlaka u žilama jednog od fetusa (donora). Ovo uzrokuje otvaranje AA i VV anastomoze između fetalnog cirkulatornog sistema i protok krvi postaje jednosmjeran prema fetusu primaocu. Kao rezultat toga, njegovo srce staje, nesposobno da se nosi s naglo povećanim otporom normalnom protoku krvi, a potonji poprima retrogradni karakter. Na dopler ultrazvuku, ovaj znak se otkriva u obliku obrnutog protoka krvi u umbilikalnoj arteriji fetusa primaoca.
Kao rezultat brojnih malformacija i akutnog zatajenja više organa, fetus primatelj umire, ali njegovo vaskularno korito nije prazno, opskrbljeno krvlju povećanom snagom kontrakcija miokarda ploda donora. Dakle, srce živog fetusa (donora) nosi dvostruko opterećenje, osiguravajući protok krvi ne samo kroz sudove samog fetusa, već i kroz anastomotski sistem u žile mrtvog blizanca (primatelja). Nakon nekog vremena dolazi do dekompenzacije u radu preopterećenog srca i drugi fetus umire od teškog zatajenja srca.
Jedan od atipičnih oblika hroničnog TFFGT je TAPS (blizanačka anemija/policitemija). U ovom obliku, uprkos izraženom neskladu u nivou hemoglobina i povećanju nivoa retikulocita u krvi donora, izostaju klasični dopler i ehokardiografski znaci SFGT. Ovaj fenomen se javlja u kasnijim fazama gestacije, a perinatalni mortalitet je manje izražen u odnosu na „klasični“ hronični FPGT. TAPS se može dijagnosticirati samo postnatalno.
Patogeneza SFFGT
Kao rezultat hemodinamskih poremećaja, fetus primaoca razvija hipervolemiju. Povećani volumen cirkulirajuće krvi (CBV) doprinosi povećanju bubrežnog krvotoka i povećanju diureze. To dovodi do pojave polihidroamniona i povećanja intraamnionskog pritiska. Zauzvrat, fetus donora ima apsolutno suprotnu sliku: smanjenje volumena krvi, hipovolemija, smanjena bubrežna perfuzija, oligurija do anurije, oligohidro-amnion i smanjenje intraamnionskog tlaka.
Polihidroamnion fetusa primaoca je stanje koje ugrožava trudnoću i može dovesti do prijevremenog porođaja ili rupture jajne stanice. Opasnost za akceptor predstavljaju kardiovaskularne komplikacije uzrokovane hipervolemijom. Volumensko preopterećenje dovodi do radne hipertrofije, a potom i do dilatacije ventrikularnog miokarda (najčešće desnog), funkcionalne stenoze trikuspidalnog zalistka i, kao posljedica, do pojačanja srčanih znakova.
infantilna insuficijencija i antenatalna smrt fetusa. Hipovolemija koja se javlja u fetusu donora dovodi do smanjene bubrežne perfuzije i parenhimske ishemije. U postmortem histologiji bubrežnog tkiva tipična slika je ishemija tubula i bubrežnih tjelešca.
Oba fetusa su pod visokim rizikom od neuroloških oštećenja. Kod izvođenja tomografije do 58% novorođenčadi koja je podvrgnuta SFFGT ima različite cerebralne promjene: proširene komore, intraventrikularna krvarenja, cerebralne ciste itd. Poseban rizik predstavlja antenatalna smrt jednog od fetusa. Bez obzira da li je preminuli fetus akceptor ili donor, nastavak funkcioniranja anastomoza može dovesti do ozbiljne višeorganske patologije ili smrti drugog fetusa.
Postoje i drugi patofiziološki mehanizmi koji određuju kompleksnost uzroka hroničnog TFFGT. Postmortem istraživanja bubrega oba fetusa pokazala su nesklad u nivou funkcionisanja renin-angiotenzin sistema. Imunohistohemijskim metodama utvrđena je visoka aktivnost renina u bubrezima fetusa donora i niska, au nekim slučajevima i nedetektovana aktivnost renina u bubrezima fetusa primaoca. Vjerovatno je da je nedostatak renalne vaskularne perfuzije u fetusu donora povećao aktivnost renina u plazmi, što je poslužilo kao okidač za povećanu aktivnost renin-angiotenzin sistema. Nastali vazospazam dodatno pogoršava bubrežni protok krvi, čime se završava začarani krug. To dovodi do još većeg smanjenja diureze donorskog fetusa. Osim toga, renin koji luče bubrezi stiže do fetusa primaoca putem interfetalne AV hemotransfuzije i utiče na njegov sistem renin-angiotenzin, uzrokujući vazokonstrikciju, hipertenziju i srčanu disfunkciju. Hipertenzija i povećanje volumena krvi stimuliraju oslobađanje atrijalnog natriuretičkog faktora u krv, koji širenjem žila bubrega povećava njihovu perfuziju, inhibira proizvodnju renina i povećava diurezu fetusa primatelja. U studiji R. Chadha et al. Po prvi put je razmatrana mogućnost upotrebe serumskog prekursora moždanog natriuretičkog faktora (N-terminal pro - Brain Natriuretic Peptide) kao objektivnog indikatora preopterećenosti miokarda fetusa primaoca tokom SFFGT.
Dijagnoza SFFGT
Donedavno, razlika u nivou hemoglobina > 5 g/dL pri vađenju krvi iz pupčane vrpce od nerođenih blizanaca, prisustvo hipervolemije fetusa primaoca i hipovolemije fetusa donora, te razlika u tjelesnoj težini od više od 20% nakon rođenja su se široko koristile u dijagnozi SFFGT. Istraživanje 178 parova blizanaca koje su sproveli Danskin i Neilson otkrilo je nizak sadržaj ovih kriterija. Uvođenje u praksu savremenih instrumentalnih metoda
Napredak u istraživanju, posebno ultrazvuku i doplerografiji, učinio ih je glavnim u prenatalnoj dijagnostici SFFGT. Rezultati ultrazvuka pomažu u sistematizaciji redoslijeda pojavljivanja znakova TFFGT kod blizanaca:
Faza I - dijagnoza SFFGT SFFGT je patologija toka monohorionske trudnoće i ultrazvučno se vizualizira kao polihidroamnion jednog fetusa i oligohidroamnion drugog fetusa kod dijamniotičkih blizanaca. U 16-26 sedmici gestacije, polihidroamnion odgovara veličini vertikalnog džepa > 8 cm, oligohidroamnion - > 2 cm. Maksimalni vertikalni džep (MVP) predstavlja najveću udaljenost između polova amniona.
Monohorionitet se utvrđuje vizualizacijom jedne placente s tankom razdjelnom membranom (bez lambda znaka) između membrana blizanaca.
Poteškoće u vizualizaciji. SFFGT se može razviti u višeplodnim trudnoćama višeg reda (trojke, itd.), u prisustvu najmanje 1 para monohorionskih blizanaca. Što se tiče monoamnionskih blizanaca, kod kojih se zbog odsustva razdjelne membrane ne formira poli/oligohidroamnion, kao dijagnostički kriterij može poslužiti razlika u punjenju mjehura ili dopler sonografija. Ako dođe do anhidroamniona, fetus donora može doživjeti fenomen "zaglavljenih blizanaca". U ovom slučaju, ultrazvuk vizualizira gusto udubljenje donorskog fetusa u zid maternice polihidroamnionom fetusa primaoca. Međutim, u 15% slučajeva anhidroamnioza fetusa donora dovodi do stvaranja još jedne pojave koja se ultrazvukom vizualizira kao „znak čahure“. U ovom slučaju, donor je zaštićen od čvrstog pritiska u zid maternice pregradnom membranom koja obavija blizanca „poput čahure“, čime se promiče centralna lokacija blizanca između dva dijela polihidroamniona primatelja.
Faza II - određivanje stadijuma SFFGT. Postavljanje SFFGT-a koje su predložili R. Quintero et al. 1999. godine baziran je na sljedećim ultrazvučnim kriterijima (za sve stadijume postoji osnovni kriterij u vidu polihidroamniona (MVP > 8 cm) / oligohidroamniona (MVP > 2 cm)):
Faza I - vizualizira se mjehur;
Faza II - bešika se ne vizualizuje (unutar 60 minuta od ultrazvuka);
Faza III - promjena u normalnom dopler ultrazvuku:
a) odsustvo ili preokret krajnje dijastoličke brzine u umbilikalnoj arteriji (odsutna ili reverzna end-dijastolička brzina u umbilikalnoj arteriji - UA-AREDV);
b) preokretanje krvotoka u ductus venosus tokom atrijalne sistole (Reverse flow in the atrial contraction waveform of ductus venosus - RFDV);
c) pulsirajući venski tok u pupčanoj vrpci (Pulsatile umbiical venous flow - PUVF);
Stadijum IV: hidrops jednog od blizanaca (definisan kao hidroperikard, hidrotoraks, anasarka);
Faza V: smrt jednog/oba blizanca.
III faza - intravaginalno ultrazvučno određivanje dužine cervikalnog kanala. Smanjenje ovog indikatora< 2,5 см может свидетельствовать о механическом перерастяжении матки полигидроамнио-ном либо о повышенной активности миометрия, которая ведет к преждевременным родам либо к выкидышу.
Faza IV - “Preoperativno mapiranje” - određivanje topografije razdjelne membrane i smjera vaskularnih anastomoza koje se protežu od nje radi odabira optimalnog pristupa prilikom izvođenja naknadne hirurške intervencije. Ovaj korak je posebno važan za pacijente sa stražnjom posteljicom kako bi se spriječila nenamjerna septostomija. Položaj separacijske membrane u pravilu odgovara položaju fetusa donora (koso, poprečno, uzdužno) i lako se određuje u prisustvu „zaglavljenog blizanca“. Njegova vizualizacija može biti komplikovana u stadijumu I SFFGT uz prisustvo fenomena „znaka čahure“.
Uloga dopler sonografije u dijagnozi SFFGT. 1999. godine, sa uvođenjem sonografske klasifikacije faza FPGT, rad R. Quintero et al. napravila značajna prilagođavanja ranoj dijagnozi ovog sindroma. Trenutno je dopler sonografija obavezna metoda pregleda za trudnice kojima je dijagnosticiran SFFGT. Kao što je ranije navedeno, upotreba doplerografije omogućava određivanje patoloških promjena u tijelima oba blizanca već u 16-26. tjednu gestacije. Pored toga, pojavljuju se novi podaci koji ukazuju na važnost periodičnog ultrazvuka žena sa monohorionskim blizancima u identifikaciji SFFGT u ranim fazama (doplerografija - 1 studija / 14 dana, počevši od 10-12. nedelje gestacije, tj. od trenutka kada je monohorionitet ustanovljena i EhoCG fetusa u 12, 20, 28 i 32 sedmici). Ništa manje interesantna je studija R. Yamamoto et al., koja pokazuje važnost razlike diskordancije amnionske tečnosti (AFD) kod monohorionskih blizanaca veće od 4 cm kao indikatora rizika od mogućeg razvoja FPGT. III stadijum bolesti karakteriziraju teške abnormalnosti krvotoka u umbilikalnoj arteriji i ductus venosusu. Promjene u end-dijastoličkoj struji u umbilikalnoj arteriji javljaju se u pravilu kod fetusa donora. Glavni razlog za to je hipovolemija i vazokonstrikcija fetusa donora, uzrokovana kompenzacijskim mehanizmima za održavanje krvnog tlaka. U ovom slučaju doplerografija srednje moždane arterije i venskog sistema obično ne registruje odstupanja od norme. Promjena krajnjeg dijastoličkog protoka u umbilikalnoj arteriji može nastati i kada je pojedinačna masa placente niska kao rezultat nepravilne lokacije vaskularnog ekvatora (separacijske membrane). Ovu tvrdnju indirektno potvrđuje moguće ponavljanje zabilježenih promjena u 25-50% slučajeva nakon laserske terapije.
Promjene zabilježene dopler ultrazvukom u venskom kanalu obično se javljaju kod fetusa primaoca. U kasnijim, III-IV, stadijumima bolesti, manifestuju se u vidu povećanja indeksa pulsiranja ductus venosus uz odsustvo ili prisustvo reverzije krvotoka u njemu tokom atrijalne sistole, dok se doplerografija pupčana vena možda neće biti promijenjena ili će pokazati veliku volumetrijsku brzinu protoka krvi. Povećanje pritiska u venskom sistemu fetusa primaoca, uzrokovano hroničnom hipervolemijom, vizualizira se u vidu hipertrofije desne komore i funkcionalne insuficijencije trikuspidalnog zalistka (30-50% opažanja). U konačnici, to doprinosi razvoju funkcionalne stenoze otvora plućnog stabla, čime se zatvara začarani krug koji ubrzo dovodi do zatajenja srca, sistemskog edema i antenatalne fetalne smrti ako se ne liječi.
Neke studije ukazuju na dobru informativnost Dopler ehokardiografije kao pomoćne metode u identifikaciji SFFGT u različitim fazama. Tako, J. Stirnemann et al. pokazalo je da 40% blizanaca primatelja već u stadijumu I SFFGT prema R. Quinteru ima poremećenu srčanu funkciju, zabilježenu u vidu izmijenjenog indeksa performansi miokarda desno. Ove podatke potvrđuju rezultati studije R. Papanna i sar., u kojoj je 48 sati nakon laserske terapije uočena normalizacija indeksa performansi miokarda kod blizanaca primatelja.
Postoji i takozvana intraoperativna doplerografija. Koristi se za selektivnu lasersku ablaciju vaskularnih anastomoza. Prilikom izvođenja ove intervencije Dopler ultrazvuk pomaže:
Identificirati vrstu umetanja pupčane vrpce (centralno, paracentralno, marginalno i školjkasto);
Izbjegnite oštećenje krvnih sudova majke umetnutim trokarom ili (u slučaju oštećenja) otkrijte izvor krvarenja;
Procjena funkcije cirkulacijskog sistema oba fetusa u realnom vremenu. Koristi se postoperativni dopler ultrazvuk
za praćenje rezultata terapije. U roku od nekoliko sati nakon selektivne laserske ablacije krvnih žila, uočava se normalizacija protoka krvi u venskom kanalu, smanjenje venskog tlaka i nestanak regurgitacije krvi kroz desni atrioventrikularni otvor (50-60% slučajeva). Smanjenje brzine protoka krvi bilježi se u umbilikalnoj veni fetusa primaoca.
Jedinstvena novina u prenatalnoj dijagnostici anomalija višestruke trudnoće je magnetna rezonanca (MRI). Ova metoda istraživanja gotovo je odmah zauzela vodeću poziciju u dijagnostici fetalnih anomalija, iako nije sasvim jasna.
prikazani ultrazvukom ili imaju svoju jedinstvenu MR sliku. Kod izvođenja MRI monohorionskih blizanaca, tipični znaci SFFGT su nesklad u veličini fetusa, određivanje poli/oligohidroamniona, punoća mokraćne bešike, patološke promene u mozgu (cerebralne ciste, intraventrikularna krvarenja, nekroza i atrofija bele materije), „zaglavljeni“ ” fenomen, topografija razdvajanja membrana, mapiranje vaskularnog ekvatora monohorionske placente.
Liječenje SFFGT
Postoje različite metode liječenja FFFGT: konzervativno liječenje, selektivno ubijanje jednog od fetusa (selektivni feticid), septostomija, amnioredukcija (amniocenteza sa drenažom plodove vode) i fetoskopska laserska ablacija krvnih žila placente. Najčešće se koriste zadnje 2 metode.
Konzervativni tretman je od istorijskog značaja. Prije uvođenja efikasnijih radikalnih metoda u praksu, terapija SFFGT-a se provodila kortikosteroidnim lijekovima (indometacin) i srčanim glikozidima (digoksin). Njihova upotreba objašnjena je povoljnim učinkom na hemodinamiku fetusa primaoca i prevencijom antenatalne smrti potonjeg od dekompenziranog zatajenja srca (digoksin), kao i smanjenjem proizvodnje plodove vode (indometacin). Trenutno se ova metoda ne koristi zbog nedokazane efikasnosti.
Amnioredukcija (amniocenteza sa drenažom amnionske tečnosti) je tehnički jednostavan postupak, ali zahteva striktno poštovanje pravila asepse i antisepse, izbor drenažnog mehanizma (aparat ili ručno), određivanje zapremine drenirane tečnosti uz procenu MVP nivo ili indeks amnionske tečnosti (AFI) kako bi se svele na minimum moguće komplikacije. Jednako važan je i udoban položaj pacijenta na stolu. Da biste to učinili, potrebno ga je postaviti u ležeći položaj, sa blago rotiranim tijelom u stranu kako bi se spriječila moguća aortokavalna kompresija, stavljanjem jastuka ispod nogu i leđa. Neposredno prije početka zahvata, trudnici treba dati lijek benzodiazepina, koji će je smiriti i minimizirati pokrete fetusa, a potonje može otežati amnioredukciju.
Mjesto uboda se određuje dalje od razdjelne membrane kako bi se izbjeglo oštećenje vaskularnog ekvatora također treba paziti na transplacentalni prolaz igle i oštećenja zida materice. Obično se u tu svrhu koristi igla za spinalnu punkciju veličine 18. Pod kontrolom ultrazvuka, nakon prve injekcije anestetika u kožu i dublje tkivo, u amnionsku šupljinu blizanca akceptora ubacuje se punkciona igla. Dalje, zavisno
U zavisnosti od odabrane vrste drenaže, na iglu za ubod se povezuje drenažni sistem (trosmerna infuzijska slavina sa špricem i posudom za sakupljanje amnionske tečnosti ili elektronska vakuumska drenažna cijev). Zatim se vrši aspiracija tečnosti ili pri AFI od 100 ml/1 cm do MVP od 5-6 cm (serijska amniocenteza), ili do maksimalnog mogućeg volumena (agresivna amniocenteza).
Smanjenje količine amnionske tekućine u polihidroamnionu poboljšava vaskularnu perfuziju oba fetusa, smanjuje rizik od pobačaja ili prijevremenog porođaja za 2 puta, a time smanjuje vjerojatnost komplikacija FPGT-a, uključujući antenatalni mortalitet. Razne studije su dokazale ulogu amniocenteze u produžavanju perioda gestacije. Međutim, ova metoda liječenja ne eliminira uzrok TFFGT. Funkcionalna transfuzija krvi između fetusa će zahtijevati još jednu amniocentezu nakon nekog vremena. Broj komplikacija nakon ovog zahvata kreće se od 1,5 do 4,6% kada se radi jedna amniocenteza i od 3,2 do 6% kod ponovljenih zahvata. Postoje 4 glavne komplikacije povezane s procedurom: ruptura membrana (amnioreksis), infekcija fetusa, abrupcija placente, antenatalna smrt fetusa.
Septostomija. Suština ove metode je umjetno stvaranje monoamnionske šupljine kod dijamniotičkih blizanaca. Pod kontrolom ultrazvuka, specijalna igla sa debelim lumenom se ubacuje u blizini interfetalnog septuma, dok se u potonjem stvara rupa koja povezuje amnionske šupljine oba blizanca, što zauzvrat dovodi do izjednačavanja pritiska tekućine u njima. Kao iu prvom slučaju, ova metoda liječenja nije etiotropna, iako zahtijeva jednokratnu upotrebu, za razliku od amnioredukcije. Da bi se uporedile ove 2 metode, sprovedena je studija koja je uključila 73 trudnice sa SFFGT. Na osnovu rezultata liječenja, obje tehnike su pokazale 78% (amnioredukcija) i 80% (septostomija) stope preživljavanja za najmanje jednog blizanca. Međutim, visok rizik od torzije pupčane vrpce kod pseudomonoamnionskih blizanaca doveo je do napuštanja ove procedure u korist amnioredukcije.
Selektivna laserska fotokoagulacija krvnih sudova pomoću neodimijum (Nd): itrijum-aluminijum granat (YAG) laser. Glavni princip ove intervencije je fizički prekid vaskularnih anastomoza, što dovodi do eliminacije procesa interfetalne transfuzije krvi. Hirurška tehnika omogućava identifikaciju svih placentnih vaskularnih anastomoza i njihovu obliteraciju. Lasersku fotokoagulaciju krvnih sudova pomoću Nd:YAG-lasera prvi je predložio De Lia kasnih 80-ih. Prva operacija uključivala je izvođenje ograničene laparotomije i uvođenje trokara i endoskopa za izvođenje fetoskopije. Nažalost, tehnički, prve intervencije nisu uključivale preliminarnu identifikaciju placentnih vaskularnih anastomoza. koa-
Plovila koja su označena kao “sumnjiva” su podvrgnuta pregledu. Godine 1995. Ville et al. izvijestili su o vlastitom iskustvu s laserskom terapijom. Njihova tehnika je uključivala koagulaciju svih krvnih sudova koji prelaze razdjelnu membranu. Zaista, većina vaskularnih anastomoza nalazila se u području vaskularnog ekvatora i prelazila ga. Međutim, mnoge neanastomozirajuće žile također mogu prijeći vaskularni ekvator i, kao posljedicu, biti potencijalno presječene. Često anatomska lokacija separacijske membrane na površini placente ne odgovara položaju vaskularnog ekvatora. U ovom slučaju, membrana za odvajanje može sadržavati normalne žile jednog od fetusa (obično donora), čiji prekid može dovesti do njegove smrti. Ova okolnost je poslužila za uvođenje u praksu obavezne identifikacije plovila uključenih u SFFGT.
Kao rezultat toga, R. Quintero je 1998. godine predložio novu tehniku laserske terapije - selektivnu lasersku fotokoagulaciju vaskularnih anastomoza (selektivna laserska fotokoagulacija komunikacionih sudova - SLPCV) i metodologiju za njenu implementaciju. Prema ovoj tehnici, duboke AV anastomoze se identifikuju na površini posteljice. Važan kriterij je da distalni kraj arterije jednog od embrija ne bude dupliciran povratnom venom. Umjesto toga, vena, kada napusti kotiledon, odlazi u drugi embrion. Sistematskom analizom vaskularnog ekvatora otkrivaju se duboke AV anastomoze tipa donor-primalac ili primatelj-donor, bez obzira na njihov odnos prema membrani koja dijeli. Površinske AA i VV anastomoze lako se prepoznaju po njihovom opsegu između dvije pupčane vrpce bez prodiranja u placentu. Trenutno je ova tehnika svjetski standard za liječenje SFFGT.
Selektivna laserska fotokoagulacija zahtijeva odgovarajuću tehničku podršku. Idealno bi bilo da se operacija izvede kao kod standardne laparoskopije, tj. upotreba CO2 kao medija za ubrizgavanje. Zaista, snimanje u gasnom okruženju je superiornije od onog u tečnom. Rad u plinskom okruženju također bi bio koristan u slučaju krvarenja i omogućio bi korištenje elektrohirurškog CO2 lasera ili druge standardne hirurške laserske opreme. Ugljični dioksid se najčešće koristi u laparoskopiji jer ne podržava sagorijevanje i lako se apsorbira u krv kada je to potrebno. Međutim, upotreba CO2 tokom operacije na trudnici dovodi do acidoze fetusa nakon 30 minuta. Očigledno, embriji nisu u stanju da u dovoljnoj meri održavaju homeostazu gasova i brzo nivelišu razvijenu acidozu. Upotreba dušikovog oksida ne dovodi do stvaranja fetalne acidoze, ali podržava sagorijevanje, što je nepoželjno u operaciji tijekom trudnoće. U tom smislu, CO2 ostaje glavni gasni medij. Nažalost, gas
unutar amnionske šupljine otežava ultrazvučno snimanje. Osim toga, plin može uzrokovati odvajanje membrana od zida maternice, što dovodi do kolapsa amnionske šupljine. Konačno, evakuacija plina također može biti teška i mali mjehurići mogu ostati u amnionskoj šupljini, što dodatno otežava ultrazvučno snimanje. Međutim, plinsko okruženje je medij izbora kada amnionska tekućina postane mutna zbog uznapredovalog krvarenja, krvarenja tokom prethodne amniocenteze, prevelike količine lubrikanta itd. U ovom slučaju, mali mjehur plina može se koristiti za identifikaciju vaskularnih anastomoza koje nisu vidljive kroz zamućenu tekućinu. Bešika se može postaviti dole od anastomoza sa operacijskim stolom nagnutim u stranu. U ovom slučaju endoskop se postavlja u gasno/vodeno okruženje, gde je unutar gasnog mehurića moguća koagulacija prethodno identifikovanih anastomoza, nevidljivih kroz zamućenu amnionsku tečnost.
U slučaju zamućenja plodove vode, za normalnu vizualizaciju vaskularnih anastomoza, protočna drenaža amnionske šupljine sa Ringerovim rastvorom, Hartman laktatom (kompleks rastvora natrijum laktata [kalijum hlorid + kalcijum hlorid + natrijum hlorid + natrijum) ili Koristi se i 0,9% fiziološki rastvor. Postoje 3 metode protočne drenaže:
1) samo kroz cijev za irigaciju, koja se ubacuje u trokar i pod kontrolom ultrazvuka usmjerava u amnionsku vrećicu. Ova epruveta vam omogućava da istovremeno drenirate 300-500 ml amnionske tečnosti i zamenjujete je istim Ringerovim rastvorom, laktatom ili 0,9% rastvorom natrijum hlorida. Kvalitet tečnosti se može vizuelno proceniti kroz prozirnu cev;
2) kroz cev za irigaciju uz istovremenu aspiraciju tečnosti kroz bočni otvor troaara;
3) kroz endoskop umetnut u trokar, aspiracija se vrši kroz bočni otvor troaara. Bilo koja od gore navedenih metoda omogućava vam da drenirate amnionsku šupljinu brzinom od 2250 ml/min, bez promjene volumena tekućine u amnionu. Unatoč velikoj brzini pročišćavanja, može proći i do 45 minuta prije nego što medij postane dovoljno bistar za glavni postupak. Precizno određivanje količine infuzirane i aspirirane tekućine moguće je korištenjem posebnih drenažnih pumpi za protočno ispiranje, koje imaju digitalni displej koji pokazuje volumen i brzinu drenaže.
Za fetoskopiju se koriste fleksibilni fiber-optički endoskopi s promjerom cijevi od 3,3 mm.
Za fotokoagulaciju se koristi Nd:YAG-laser sa talasnom dužinom od 1064 nm. Posebna karakteristika ovog lasera je njegova sposobnost da prenosi energiju kroz tečni medij. Laser je baziran na čvrstom kristalu itrijum aluminijumskog granata (YAG) sa dodatkom
element zemlje neodim (Nd), koji proizvodi svjetlost. Nd:YAG-laser izaziva duboku koagulaciju tkiva. U zavisnosti od kalibra koagulirane posude, željeni efekat se postiže 1-3 sekunde izlaganja tkivu snage 15-30 W. U slučaju koagulacije velikih anastomoza, snaga udara se povećava na 40 W. Međutim, ovdje je potreban oprez, jer veliki protok krvi djeluje kao hladnjak, smanjujući snagu lasera i time hemostazu. Radi sigurnosti, vrh vlakna se postavlja unutar 1 cm od mjesta udara. Većina laserskih vlakana završava se laserom za ispaljivanje na kraju, međutim, kada je placenta prednja, često se koristi laser sa bočnim ispaljivanjem. Prečnik ovog vlakna je prevelik da bi prošao kroz operativni kanal i potreban je dodatni priključak.
Pre operacije, trudnica se postavlja na operacijski sto u ležećem položaju, uz mogućnost bočnog naginjanja ukoliko se jave simptomi kompresije donje šuplje vene. Radi se regionalna anestezija i kateterizira se mjehur. Zatim se pod kontrolom dopler ultrazvuka u materničnu šupljinu kroz rez na koži ubacuje trokar, a zatim se trokar ubacuje u amnionsku šupljinu. Intraoperativni Dopler ultrazvuk omogućava izbjegavanje ozljeda velikih krvnih žila prilikom punkcije miometrija. Amniocenteza se mora izvesti brzo kako bi se izbjeglo istezanje membrana. Po potrebi se uzimaju uzorci za genetsku i bakteriološku analizu, protočnu drenažu amnionske šupljine.
Prilikom izvođenja SLPCV potrebno je pridržavati se šeme od 3 koraka: 1) dijagnostička fetoskopija sa identifikacijom pojedinačnih perfuzionih zona svakog fetusa, sa identifikacijom vaskularnih anastomoza; 2) direktna koagulacija otkrivenih šantova; 3) pregled koaguliranih sudova na krvarenje, ponovljena koagulacija po potrebi i dijagnostički pregled amnionske šupljine i fetalnih elemenata.
Operacija se završava amnioredukcijom, nakon čega se trokar uklanja pod kontrolom ultrazvuka. U slučaju abrupcije placente ili jakog krvarenja iz žila maternice, radi se laparotomija uz hiruršku hemostazu. Normalno, krvarenje je neznatno i prestaje u roku od 5-10 minuta nakon nanošenja zavoja ili dermabonda (ljepila za kožu). Bočni nagib pacijenta također pomaže da se brzo zaustavi krvarenje.
Najčešća komplikacija zahvata je ruptura membrana, što je moguće u prve 3 sedmice nakon intervencije. Ako se ne liječi, SFFGT ima stopu smrtnosti od 80-90%. Ovaj pokazatelj ovisi o težini i trajanju trudnoće i uglavnom se objašnjava razvojem komplikacija kao što su ruptura plodnih membrana, antenatalna smrt fetusa, prijevremena abrupcija placente, pobačaj i prenatalna trudnoća.
prevremeni porod. Generalno, metoda selektivne laserske fotokoagulacije vaskularnih anastomoza doprinosi 85-92% preživljavanja najmanje jednog od blizanaca, bez obzira na stadijum sindroma. Nasuprot tome, vjerovatnoća preživljavanja drugog fetusa kreće se od 44 do 68% i ovisi o težini TFFGT.
Gore je navedeno da je selektivna laserska fotokoagulacija vaskularnih anastomoza metoda izbora u liječenju SFFGT. Međutim, u slučaju razvojnih anomalija koje su nespojive sa životom kod jednog od blizanaca ili kada je laserska terapija neefikasna, često se koristi metoda selektivnog feticida – ciljanog ubijanja anomalnog blizanca. Važna karakteristika ove procedure za monohorionsku placentaciju je prekid dotoka krvi do jednog od fetusa, uz održavanje protoka krvi u drugom. R. Quintero et al. prvi je opisao uspješnu okluziju žila pupčane vrpce u liječenju akardije kod monohorionskih blizanaca. Ova tehnika je dodatno proširena za liječenje drugih komplikacija monohorionske trudnoće, uključujući III-IV TFFG stadijuma sa neopasnim anomalijama jednog od fetusa, hidropsom i kritičnim promjenama na Dopler ultrazvuku. Pupčana okluzija zahtijeva pristup amnionskoj šupljini neživog blizanca. Ovaj pristup može biti komplikovan prisustvom oligohidroamniona.
Postoje 2 metode pupčane okluzije: ligacija pupčane vrpce (UCL); fotokoagulacija pupčane vrpce (UCP). Ranije metode selektivnog feticida: embolizacija žila pupčane vrpce ili primjena trombogenih supstanci trenutno se ne koriste zbog visokog rizika od oštećenja drugog blizanca kroz funkcionalne interfetalne anastomoze. Zahvat se izvodi u lokalnoj anesteziji kroz trokar od 3,5 mm, koji se uvodi u amnionsku šupljinu kroz rez na koži od 1-2 mm uz kontinuiranu Dopler ultrazvučnu kontrolu. Nakon endoskopske vizualizacije fetalne pupčane vrpce kroz drugi port ili kroz radni kanal endoskopa poluautomatskom spajalicom (1. metoda) ili Nd:YAG-laserom snage 20-40 W (2. metoda), okluzija vrši se pupčana vrpca. Prestanak protoka krvi kroz pupčanu vrpcu snima se intraoperativnim dopler ultrazvukom. Trenutno se razmatra mogućnost uvođenja u praksu nove metode pupčane okluzije - ultrazvučnog presjeka pupčane vrpce.
Glavne komplikacije svih hirurških metoda liječenja SFFGT su prerano pucanje membrane, krvarenje u amnionsku šupljinu ili hematom placente, prijevremeno odvajanje placente, prijevremeni porođaj, komplikacije kod majke (embolija plodovom vodom, krvarenje kao posljedica prerane abrupcije posteljice). Opstanak barem
jednog od fetusa nakon hirurškog tretmana je 86-92%, oba fetusa - 50-70%. Ukoliko dođe do postoperativnih komplikacija, stopa preživljavanja se značajno smanjuje i iznosi 29-88% za jedan i 0-58% za oba fetusa. Ove fluktuacije se objašnjavaju različitim vrstama mogućih komplikacija i povezanim rizikom za život jednog ili oba fetusa.
Prilično zanimljivi rezultati dobiveni su hirurškim metodama liječenja SFFGT kod blizanaca trećeg reda. S. Peeters et al. u svom radu demonstriraju metaanalizu 132 slučaja FPGT u di- (105 slučajeva) i monohorionskih (27 slučajeva) tripleta za period od 1990. do 2010. godine:
Stadij I SFFGT prema R. Quinteru: monohorionski 7% (2/27), dihorionski 2% (2/105);
Faza II SFFGT prema R. Quinteru: monohorionski 15% (4/27), dihorionski 23% (24/105);
Faza III SFFGT prema R. Quinteru: monohorionski 45% (12/27), dihorionski 68% (72/105);
Stadij IV SFFGT prema R. Quinteru: monohorionski 33% (9/27), dihorionski 7% (7/105).
Prema dobijenim podacima, perinatalno preživljavanje najmanje jednog blizanca kod mono- i dihorionskih trojki nakon tretmana iznosilo je 70% (19/27) i 91% (96/105), respektivno (p = 0,004). Preživljavanje svih blizanaca kod mono- i dihorionskih trojki iznosilo je 51% (38/75) i 76% (220/291), respektivno (p = 0,018). Srednja gestacijska starost blizanaca bila je 28 sedmica (raspon 18-40 sedmica) za monohorionske trojke i 31 sedmicu (raspon 20-39 sedmica) za dihorionske trojke (p = 0,016). Preživljavanje dihorionskih trojki u SLPCV grupi bilo je značajno veće u poređenju sa grupama koje su primale amnioredukciju ili selektivne feticide (p = 0,007). Neonatalna smrt unutar 4 sedmice od rođenja bila je 8% (6/75) kod monohorionskih trojki i 8% (24/291) kod dihorionskih trojki (p nije značajno). Istraživanje D.L. Vanderbilt et al. pokazuje smanjenje rizika od neuroloških komplikacija kod blizanaca sa FFFGT nakon laserske terapije na 10,8-19%.
Stoga, unatoč razvoju moderne nauke i medicine, i dalje ostaju mnoga pitanja u etiologiji, patogenezi i liječenju ovog sindroma. Kao i ranije, problem rane dijagnoze SFFGT je akutan. Ali napredak ne miruje. Širom svijeta se provode istraživanja i predlažu nove metode za dijagnosticiranje i liječenje SFFGT. Cijena pobjede nad ovom patologijom je život i zdravlje djeteta. Djeca su naša budućnost i za nju se moramo boriti, ulažući sve napore i sredstva. LITERATURA (br. 3 - 25 - vidi LITERATURA)
1. Sichinava A.G., Panina O.B. Višestruko rođenje. Savremeni pristupi vođenju trudnoće i porođaja. Pitanja ginekologije, akušerstva i perinatologije. 2003; 2 (3): 56-62.
2. Ailamazyan E.K., Kulakov V.I., Radzinsky V.E., Savelyeva G.M. Primalje: Nacionalni vodič. M.: GEOTAR-Mediji; 2009.
1. Sičinava A.G., Panina O.B. Višeplodna trudnoća. Savremeni pristupi vođenju trudnoće i porođaja. Voprosy ginekologii, akusherstva i perinatologii. 2003; 2 (3): 56-62. (na ruskom)
2. Ailamazyan E.K., Kulakov V.I., Radzinskiy V.E., Savelyeva G.M. Akušerstvo: Nacionalno vodstvo. M.: GEOTAR-Mediji; 2009. (na ruskom)
3. Quintero R.A. et al. Sindrom blizanačke transfuzije. Informa UK Ltd. 2007.
4. Lewi L. et al. Sindrom transfuzije blizanaca: dobra vijest je; još ima prostora za poboljšanje. Acta Obstet. Gynecol. Scand. 2012; 91: 1131-3.
5. Lewi L. et al. Monohorionski dijamniotski blizanci: komplikacije i mogućnosti liječenja. Curr. Opin. Obstet. Gynecol. 2003; 15: 177-94.
7. Hobbins J.C. Opstetric Ultrasound. Blackwell Publishing. 2008; 99-107.
8. Sutcliffea A.G., Sebire N.J., Pigotta A.J., Taylor B., Edwards P.R., Nicolaides K.H. Ishod za djecu rođenu nakon in utero laserske ablacije za teški transfuzijski sindrom od blizanaca do blizanaca. Br. J. Obstet. Gynaecol. 2001; 108: 1246-50.
9. Gandhi M., Papanna R., Teach M., Johnson A., Kenneth J., Moise Jr. Sumnja na sindrom blizanačke transfuzije. J. Ultrasound. Med. 2012; 31: 941-5.
10. Hernandez-Andrade E., Benavides-Serralde J.A., Cruz-Martinez R., Welsh A., Mancilla-Ramirez J. Evaluacija parametara konvencionalne dopler fetalne srčane funkcije: E/A omjeri, izlazni trakt i indeks performansi miokarda. Fetalna dijagnoza. Ther. 2012; 32:22-9.
11. Vanderbilt D.L., Schrager S.M., Llanes A., Chmait R.H. Prevalencija i faktori rizika od cerebralnih lezija u novorođenčadi nakon laserske operacije sindroma blizanačke transfuzije. Am. J. Obstet. Gynecol. 2012; 207 (4): 320.e1-6.
12. Društvo za majčino-fetalnu medicinu (SMFM), uz asistenciju L.L. Simpson. Sindrom blizanačke transfuzije. Am. J. Obstet. Gynecol. 2013: 3-18.
13. Khalek N., Johnson M.P., Bebbington M.W. Fetoskopska laserska terapija za sindrom transfuzije blizanaca. Semin. Pediat. Surg. 2013; 22: 18-23.
14. Peeters S.H.P., Middeldorp J.M., Lopriore E., Klumper F.J., Oepkes D. Monohorionske trojke komplikovane fetofetalnim transfuzijskim sindromom: serija slučajeva i pregled literature. Fetalna dijagnoza. Ther. 2012; 32: 239-45.
15. Marsit C.J., Koestler D.C., Watson-Smith D., Boney C.M., Padbury J.F., Luks F. Razvojni geni ciljani na epigenetske varijacije između djece sa sindromom blizanaca i transfuzije. Clin. Epigenet. 2013; 5:18.
16. Galea P., Scott J.M., Goel K.M. Feto-fetalni transfuzijski sindrom. Arch. Dis. Dijete. 1982; 57: 781-3.
17. Strauss A., Harrison M.R., Hepp H., Paek B. Fetale Chirurgie. Speculum - Z. Gynäkol. Geburtsh. 2001; 19 (4, (Ausgabe für Schweiz): 14.
18. Strauss A., Harrison M.R., Hepp H., Paek B. Fetale Chirurgie. Speculum - Z. Gynäkol. Geburtsh. 2001; 19 (4, Ausgabe für Österreich): 14-22.
19. Levine D. et al. MR snimanje višestrukih trudnoća; Atlas fetalne MR. Taylor & Francis Group, LLC; 2005; 163-73.
20. Lopriore E., Middeldorp J.M., Oepkes D., Kanhai H.H., Walther F.J., Vandenbussche F.P. Sekvenca blizanačke anemije-policitemije u dva monohorionska para blizanaca bez oligopolihidramnijske sekvence. Placenta. 2007; 28: 47-51.
21. Gratacós E., Ortiz J.U., Martinez J.M. Sistematski pristup diferencijalnoj dijagnozi i liječenju komplikacija monohorionske blizanačke trudnoće. Fetalni. Dijagn. Ther. 2012; 32: 145-55.
22. De Lia J.E., Kuhlmann R.S., Emery M.G. Metaboličke abnormalnosti majke u transfuzijskom sindromu od blizanaca do blizanaca sredinom trudnoće. TwinRes. 2000; 3: 113-7.
23. Kazumichi Fujioka, Hitomi Sakai, Satoshi Tanaka, Sota Iwatani, Keiko Wada i dr. Nivoi N-terminalnog pro-moždanog natriuretičkog peptida kod monohorionskih dijamniotičkih blizanaca sa transfuzijskim sindromom od blizanaca do blizanaca liječenih fetoskopskom laserskom fotokoagulacijom. Kobe J. Med. Sci. 2013; 59(1):E28-35.
24. Ryo Yamamoto, Keisuke Ishii, Haruka Muto, Haruna Kawaguchi, Masaharu Murata, Shusaku Hayashi i dr. Upotreba nesklada amnionske tekućine u ranom drugom tromjesečju za predviđanje teškog sindroma transfuzije blizanaca. Fetalni. Dijagn. Ther. 2013; 34: 8-12.
25. Hernandez-Andrade E., Benavides-Serralde J.A., Cruz-Martinez R., Welsh A., Mancilla-Ramirez J. Evaluacija parametara konvencionalne dopler fetalne srčane funkcije: E/A omjeri, izlazni traktovi i indeks performansi miokarda. Fetalna dijagnoza. Ther. 2012; 32: 22-29.
Nastaje zbog stvaranja veza između krvnih žila obje pupčane vrpce. Iako je ova pojava prilično česta, na sreću, slučajevi feto-fetalnog transfuzijskog sindroma su vrlo rijetki.
Bolest se manifestira na sljedeći način: sa svakim otkucajem srca krv se pumpa kroz spojne žile od jednog fetusa - donora - do drugog - primaoca. Kao rezultat toga, prvi blizanac ima nedovoljnu opskrbu krvlju i vrlo slabo raste. To, pak, negativno utječe na volumen amnionske tekućine - postoji jasan nedostatak iste (oligohidramnion). Drugi blizanac, naprotiv, prima više krvi nego što njegovo srce, u principu, može podnijeti. Zbog toga primalac luči previše tečnosti, što dovodi do snažnog povećanja veličine majčinog abdomena i povećava rizik od prevremenih kontrakcija.
Obično se teški feto-fetalni transfuzijski sindrom razvija između 17. i 26. sedmice trudnoće. I sama buduća majka to može primijetiti po povećanju materice koje je prejako za ovaj period. Bolest je praćena kratkim dahom, osjećajem
napetost u leđima ili bol. Trebali biste znati da je u trenutku kada se pojave ovi očigledni simptomi, patološki poremećaj već otišao predaleko. Stoga, za pravovremenu dijagnozu, ultrazvučno praćenje treba redovno provoditi od samog početka trudnoće. Da bi se preciznije predvidio daljnji razvoj procesa, potrebni su dodatni pregledi, na primjer, Doppler sonografija.
Opcije tretmana
Ponovljena amniocenteza
Stanje majke može se nakratko poboljšati uklanjanjem jednog ili dva litra plodove vode. Međutim, obično se nakon toga brzo vrate, pa se intervencija mora ponoviti. Budući da nema utjecaja na osnovni uzrok, korištenje ove metode je preporučljivo samo u nekim izoliranim slučajevima.
Ako se sindrom feto-fetalne transfuzije liječi samo periodičnim pumpanjem amnionske tekućine, šansa da će oba blizanca preživjeti je samo oko 40%. Osim toga, za djecu koja prežive značajno se povećava rizik od neuroloških oštećenja sa povezanim posljedicama.
Fetoskopska laserska terapija
Ova metoda uključuje umetanje optičkog uređaja u amnionsku vrećicu pod lokalnom anestezijom tankom iglom. Uz njegovu pomoć pronalaze se i eliminiraju veze između krvnih žila blizanaca.
Prednost ove metode je u tome što se eliminira sam uzrok bolesti. Međutim, uspješno liječenje nije uvijek moguće. Osim toga, intervencija može dovesti do pucanja membrana ili prijevremenog porođaja.
Ovom metodom, vjerovatnoća preživljavanja oba blizanca je 60%. Šansa da će barem jedno dijete preživjeti je preko 80%. Međutim, ne treba zaboraviti da se u ovom slučaju značajno povećava rizik od neuroloških poremećaja različite težine kod djece. Ali kada se koristi ova metoda, šanse za zdravu djecu su i dalje mnogo veće nego kod višestruke amniocenteze.
Feto-fetalni transfuzijski sindrom ili feto-fetalni transfuzijski sindrom (TFTS, twin-to-twin transfuzion syndrome) je izuzetno teška komplikacija tokom višeplodne trudnoće. Slična komplikacija se javlja samo kod monohorionskih blizanaca ili trojki, odnosno monozigotnih blizanaca koji imaju jednu zajedničku posteljicu za sve. SFFT se javlja u otprilike 5-15% slučajeva.
Sličan sindrom je prvi put opisan davne 1882. U to daleko vrijeme nisu ni sanjali o bilo kakvom liječenju. Istraživači su jednostavno primijetili veliku razliku u težini i boji kože među rođenim blizancima. Sada je nauka iskoračila daleko naprijed i čini uspješne pokušaje u dijagnosticiranju i liječenju ovakvih komplikacija još od 90-ih godina prošlog stoljeća.
Uzroci feto-fetalnog transfuzijskog sindroma
Organ koji osigurava život djeteta u maternici je posteljica. Kroz krvne žile placente, tijelo majke osigurava razmjenu plinova, ishranu i uklanjanje metaboličkih proizvoda iz fetusa. Jednojajčani blizanci dijele placentu s dvije odvojene pupčane vrpce. U idealnom slučaju, jedna polovina posteljice obezbjeđuje prvog blizanca, a druga polovina drugog. Nažalost, u nekim slučajevima placentne žile formiraju patološke veze - anastomoze. Kroz ove veze, krv se ispušta do jednog od blizanaca, dok je drugom uskraćena opskrba krvlju. Dakle, uzrok feto-fetalnog sindroma je patologija žila pupčane vrpce.
Što se TSFT ranije počne manifestirati, to je njegov tok i ishod lošiji. Ako se ne liječi, feto-fetalni sindrom, koji se javlja prije 26. sedmice trudnoće, gotovo uvijek završava smrću jednog ili svih fetusa. Kada komplikacije počnu u kasnijoj fazi, šanse za preživljavanje djece su nešto veće.
Posljedice feto-fetalnog transfuzijskog sindroma
Na osnovu karakteristika toka TSFT-a, jedan od blizanaca „krade“ krvotok od brata ili sestre kroz patološke vaskularne anastomoze. Beba čiji je protok krvi "ukraden" naziva se donor. Drugi blizanac će se zvati primalac. Suprotno uvriježenom mišljenju, ne pati samo „uskraćeni“ donor, već i primalac.
Blizanac donor ima:
- Izraženo zaostajanje u visini i tjelesnoj težini. Lišeno hranljivih materija, dete sporo raste i razvija se.
- Smanjena proizvodnja ili potpuno odsustvo urina. Zbog smanjenja volumena cirkulirajuće krvi, protok krvi u bubrezima donora je naglo smanjen. Ne proizvode mokraću, pa fetus neće imati vidljivu bešiku na ultrazvuku.
- Teški oligohidramnion. Kao što znate, samo dijete luči amnionsku tekućinu. Zbog prestanka rada bubrega smanjuje se volumen amnionske tekućine. S kritičnim smanjenjem količine vode, dijete je stisnuto zidovima maternice, njegovo kretanje postaje otežano i motorički razvoj počinje zaostajati.
- Anemija ili smanjeni nivoi hemoglobina i crvenih krvnih zrnaca. Ova situacija dodatno povećava gladovanje kiseonikom u mozgu i bubrežnom tkivu.
Blizanac primatelj razvija svoj vlastiti skup patoloških simptoma:
- Zadebljanje krvi ili policitemija. Zbog pojačanog dotoka krvi do primatelja povećava se volumen cirkulirajuće krvi i broj stanica.
- Hipertrofija srca i arterijska hipertenzija. Zbog sve većeg volumena krvi i njenog povećanog viskoziteta, opterećenje srca se uvelike povećava. Srce mora raditi jače, zidovi mu se debljaju, a pritisak u krvnim sudovima raste. U pozadini visokog krvnog tlaka, bubrezi fetusa također počinju patiti. Dolazi do zatajenja srca i bubrega.
- Polyhydramnios. Višak tečnosti se ispušta u amnionsku tečnost. Volumen amnionske tekućine raste, komprimira placentu, dodatno pogoršavajući gladovanje kisikom druge bebe. Prekomjeran pritisak amnionske tekućine na zidove amnionske bešike može uzrokovati njihovo pucanje i izazvati prijevremeni porođaj.
Liječenje sindroma feto-fetalne transfuzije
Kao što je već spomenuto, bez liječenja, TTFT u gotovo 100% slučajeva završava smrću fetusa ili rođenjem teško bolesne djece.
Moderna medicina već nekoliko decenija na različite načine pokušava da utiče na tok feto-fetalnog sindroma.
- Amnioredukcija ili amniodrenaža. Ovo je naziv za periodično uklanjanje amnionske tečnosti iz blizanca primaoca. Ova metoda je pomogla kod akutnog polihidramnija, ali česte punkcije amnionske šupljine često su izazivale prijevremeni porođaj ili krvarenje.
- Septostomija ili stvaranje prolaza između amnionskih šupljina fetusa. U ovoj akciji postoji logika: velika količina vode u jednom fetusu nadoknađuje nedostatak vode u drugom. Međutim, nakon septostomije nemoguće je pratiti dinamiku stanja fetusa i proizvodnju njihove amnionske tekućine.
- Okluzija pupčane vrpce. Ovo je prestanak protoka krvi u pupčanu vrpcu jednog od fetusa. Naravno, takav postupak završava smrću jednog od fetusa u interesu drugog. Stoga se okluzija pupčane vrpce radi samo u ekstremnim slučajevima kod teško bolesnog fetusa kako bi se spasio drugi.
- Laserska koagulacija patoloških anastomoza. Ovo je najsavremenija i najpouzdanija metoda liječenja TSFT-a. U tom slučaju, poseban ultratanki instrument se ubacuje u šupljinu maternice i pod vizualnom kontrolom se laserom kauteriziraju područja patoloških veza krvnih žila. Nakon prvih postupaka, stopa preživljavanja jednog fetusa bila je oko 90%, a za oba - oko 70%. Poslednjih godina za ovu nakitnu mikrohiruršku operaciju počeli su da se koriste savremeni instrumenti minimalnog prečnika. To nam je omogućilo da smanjimo rizik od komplikacija. Stopa preživljavanja jednog fetusa sada se približava 100%, a oba - 90%. Takve operacije već dugo se uspješno izvode u Njemačkoj, Izraelu, Japanu, Austriji i Francuskoj. Ne tako davno, pokušaji takve embrionalne mikrohirurgije počeli su u zemljama ZND.
Da li je moguće izbjeći sindrom feto-fetalne transfuzije?
Nemoguće je predvidjeti niti na bilo koji način utjecati na razvoj ovog sindroma. Ovo nije genetska anomalija ili nasljedna patologija, već samo strukturna karakteristika krvnih žila posteljice koja se razvija u određenoj trudnoći. Jednojajčani blizanci su već prava rijetkost u modernom akušerstvu. Stoga se svaki monohorionski blizanac mora smatrati objektom povećane pažnje.
Monohorionski blizanci moraju na ultrazvuk svake dvije sedmice ako je njihov razvoj normalan, a svake sedmice ako postoji i najmanja devijacija u rastu ili obrascima krvotoka.
Koja je vjerovatnoća ponovnog pojavljivanja sindroma feto-fetalne transfuzije u narednim trudnoćama?
S obzirom na statističku vjerovatnoću ponovnog začeća monohorionskih blizanaca i razvoja TTFT-a kod njih, mogućnost recidiva sindroma je praktično nula.
Aleksandra Pečkovskaja, akušer-ginekolog, posebno za sajt
– ovo je posebno stanje za majku i fetus, povezano sa raznim vrstama poteškoća, dvostrukim opterećenjem ženskog organizma u odnosu na jednoplodnu trudnoću. No, pored svih tradicionalnih problema, kod nošenja jednojajčanih blizanaca mogu nastati i specifične komplikacije vezane za razvojne karakteristike fetusa – ako imaju zajedničku posteljicu, unutar koje su žile na poseban način isprepletene, tvoreći neku vrstu “krađu” krvotoka jednog djeteta u korist drugog. Jednostavno rečeno, jedna od beba se razvija brže i aktivnije zbog činjenice da oduzima dio hranjivih tvari i kisika koji ulaze u krv drugog fetusa. To dovodi do oštrih razlika u veličini i zdravlju oba fetusa, kao i do promjene količine amnionske tekućine, što prijeti kako razvojnim nedostacima, tako i smrću u maternici.
Opasnost od sindroma i incidencije
Sličan sindrom se javlja samo kod identičnih blizanaca ili trojki, koji imaju jednu posteljicu, ali svaka ima svoju pupčanu vrpcu i membrane. Incidencija se kreće od 5-6 do 17% i više. Prema nekim stručnjacima, incidencija sindroma može biti veća, ali često dovodi do trudnoće, što ne dozvoljava da se podaci uzmu u obzir u statistici .
Ovaj sindrom je opasan jer dovodi do visokog mortaliteta fetusa i novorođenčadi u takvoj trudnoći, ako se korekcija ne izvrši na vrijeme, a često dovodi do 15% ili više intrauterine smrti jednog ili oba fetusa u različitim periodima gestacije.
Prvi put je opisan još u pretprošlom veku, prva naučna pominjanja sindroma datiraju iz 1882. godine, ali ako je u to vreme lečenje bilo nemoguće, navodi se samo podatak o faktoru rođenja beba različite težine i stepena razvoj je formiran, danas medicina omogućava ispravljanje takvih nedostataka u maternici, što vam omogućava da rodite obje bebe potpuno zdrave.
Uzroci feto-fetalnog sindroma kod blizanaca
 U početku, tokom razvoja oba fetusa, u području placente u razvoju nastaju mnoge vaskularne anastomoze (posebni pleksusi vena i arterija). Shodno tome, takvi vaskularni pleksusi mogu biti osnova za nastanak feto-fetalnog sindroma. Kod jednojajčanih blizanaca tokom trudnoće, vaskularne anastomoze se otkrivaju u placenti kod skoro 90% svih žena. Dijele se na površinske i duboke pleksuse, kao i na pleksuse između vena (vensko-venski) i između arterija (arterio-arterijski). Zbog njih se krv prenosi u svim mogućim pravcima, na osnovu gradijenta pritiska (koji blizanac ima veći) i zbog njih se izjednačava krvni pritisak između fetusa, što znači da se ishrana obezbeđuje ravnomerno.
U početku, tokom razvoja oba fetusa, u području placente u razvoju nastaju mnoge vaskularne anastomoze (posebni pleksusi vena i arterija). Shodno tome, takvi vaskularni pleksusi mogu biti osnova za nastanak feto-fetalnog sindroma. Kod jednojajčanih blizanaca tokom trudnoće, vaskularne anastomoze se otkrivaju u placenti kod skoro 90% svih žena. Dijele se na površinske i duboke pleksuse, kao i na pleksuse između vena (vensko-venski) i između arterija (arterio-arterijski). Zbog njih se krv prenosi u svim mogućim pravcima, na osnovu gradijenta pritiska (koji blizanac ima veći) i zbog njih se izjednačava krvni pritisak između fetusa, što znači da se ishrana obezbeđuje ravnomerno.
U dubokim pleksusima, struktura je posebna, arterijska krv jednog djeteta, koja ulazi u placentu, teče u područje venskog sistema drugog fetusa. Prema naučnicima, zbog prevlasti dubokih pleksusa u posteljici nad površinskim, razvija se feto-fetalni sindrom.
Do danas nije jasno koji faktori utječu na formiranje velikih volumena dubokih horoidnih pleksusa. Naučnici sugeriraju da mogu nastati zbog problema s formiranjem placente kod djeteta koje više pati ( donator ). Pritisak u krvnim sudovima placente se mijenja, uzrokujući otvaranje posebnih "šantova", koji ispuštaju višak krvi u sudove drugog fetusa ( primalac ).
Naučnici govore i o kasnom procesu odvajanja fetusa, negativnom utjecaju vanjskih teratogenih faktora i nedostatku protoka krvi u području trudne materice. Ali ovaj sindrom nije u potpunosti proučavan, često se otkriva u kasnoj fazi i njegov tok je nepredvidiv.
Karakteristike uticaja na sindrom
Tokom trudnoće formira se jedinstveni organ - posteljica, koja opskrbljuje fetus kisikom, hranjivim tvarima i uklanja produkte metabolizma. Tokom razvoja jednojajčanih blizanaca, za oboje se formira zajednička posteljica iz koje se do svakog fetusa protežu dvije pupčane vrpce. U idealnim uslovima, polovina placente treba da hrani jedan fetus, a druga polovina drugi. Ali u nekim slučajevima, patološke komunikacije između krvnih žila formiraju se unutar polovica placente - nazivaju se anastomoze. Krv kroz njih teče neravnomjerno, jedan od blizanaca ima više od drugog. Dakle, osnova sindroma je abnormalna struktura krvnih žila posteljice i pupčane vrpce koja se proteže od njih. Što se ranije otkriju problemi s cirkulacijom kod fetusa sa sindromom, to će za njih biti lošija prognoza. . Ako se pojavi prije 26. tjedna trudnoće, gotovo uvijek dolazi do smrti jednog ili oba fetusa u kasnijim fazama ili uz hiruršku korekciju sindroma, šanse za povoljan ishod su mnogo veće.
Mehanizmi razvoja i posljedice feto-fetalnog sindroma
 Prema liječnicima, do formiranja feto-fetalne transfuzije dolazi u različitim fazama gestacije, a Što se kasnije formiraju patološke anastomoze, to je bolje za djecu. No, neki stručnjaci smatraju da počeci sindroma nastaju čak i u periodu kada su blizanci razdvojeni - to je od 4. do 12. dana od začeća, a težina daljnjih problema ovisi o tome koliko se patoloških anastomoza formiralo i koliko pati protok krvi kod blizanaca. U početnoj fazi postoji jednostavan protok krvi od blizanca davaoca do blizanca primaoca, ali se to još ne odražava na tempo njihovog razvoja i vanjske karakteristike djece.
Prema liječnicima, do formiranja feto-fetalne transfuzije dolazi u različitim fazama gestacije, a Što se kasnije formiraju patološke anastomoze, to je bolje za djecu. No, neki stručnjaci smatraju da počeci sindroma nastaju čak i u periodu kada su blizanci razdvojeni - to je od 4. do 12. dana od začeća, a težina daljnjih problema ovisi o tome koliko se patoloških anastomoza formiralo i koliko pati protok krvi kod blizanaca. U početnoj fazi postoji jednostavan protok krvi od blizanca davaoca do blizanca primaoca, ali se to još ne odražava na tempo njihovog razvoja i vanjske karakteristike djece.
Kod blizanca koji stalno daruje krv, postepeno se razvija smanjenje volumena krvi koja cirkulira u tijelu, što dovodi do zastoja u razvoju i. Pate mu funkcija bubrega i izlučivanje mokraće, što smanjuje volumen mokraćnog mjehura i oslobađanje mokraće u amnionsku tekućinu, što rezultira oligohidramnionom. To, pak, remeti razvoj plućnog tkiva, usporava razvoj respiratornog sistema, a ako se ovo stanje ne liječi može doći do smrti fetusa u maternici zbog hipoksije i nerazvijenosti svih tkiva i organa.
Ali blizanac koji primi više krvi nego što je potrebno ne pati ništa manje. Povećava volumen protoka krvi kroz krvne žile, što čini veliko opterećenje za srce, krvne sudove i bubrege . Zbog toga se dijelovi srca šire i zgušnjavaju, srce raste i može prijetiti. Bubrezi jače rade, mokraćni mjehur se povećava i nastaje polihidramnion zbog velike količine fetalnog urina. Ako blizanci imaju zajedničku amnionsku vreću, promjene u zapremini plodove vode se možda neće primijetiti, a potom može doći do smrti ploda primatelja zbog preopterećenja i oštećenja srca i bubrega, te smrti donora zbog hipoksija i pothranjenost.
Klasifikacija feto-fetalnog sindroma kod blizanaca
Liječnici obično razlikuju nekoliko stupnjeva ozbiljnosti sindroma feto-fetalne transfuzije, na osnovu težine stanja fetusa, volumena amnionske tekućine i kokcigealno-parijetalne veličine prema ultrazvuku. Kako sindrom napreduje, promjene tokom trudnoće se povećavaju na način da se nove pridružuju prethodnim promjenama. Prema ljekarima, danas postoji pet stepena ozbiljnosti (tzv. stadijuma) fetalnog sindroma:
- on prva faza Prema ultrazvučnim podacima može se zabilježiti razlika u količini amnionske tekućine kod fetusa. Donoru će biti dijagnosticiran oligohidramnion, a primatelj će imati previše vode. To dovodi, čak iu ranim fazama gestacije, do stvaranja nabora u septumu između mjehura fetusa (liječnici vide ovaj znak na ultrazvuku već u 11-16 sedmici).
Bilješka
Ako blizanci dijele zajedničku amnionsku vrećicu, takav znak se ne otkriva.
- on druga faza vidljiva je razlika u zapremini amnionske tečnosti, ali fetus donora nema punu bešiku, značajno je manji po veličini i telesnoj težini, razlika je 20% i više. Kod fetusa primaoca doktor vidi punu i veliku bešiku.
- on treća faza Prema ultrazvučnim podacima moguće je utvrditi promjene u strukturi srca i krvnih žila kod oba fetusa, što se može uočiti i pri pregledu tradicionalnim aparatom i doplerom. Srce djeteta primaoca je naglo uvećano, postoji insuficijencija u području zalistaka, a plućni trup je proširen.
- V četvrta faza fetus primaoca boluje od vodene vode, cijelo tijelo mu je jako otečeno, jetra i slezina su mu naglo uvećane, a tečnost se nakuplja u tjelesnim šupljinama.
- u poslednjoj, petoj fazi, lekar registruje intrauterinu smrt jednog fetusa ili oba odjednom.
Važno je shvatiti da stadijumi sindroma nisu vezani za vrijeme trudnoće, pod nepovoljnim okolnostima, sindrom se može otkriti već na kraju prvog trimestra. Za liječnike, važna granica za razvoj ovog sindroma će biti 25-26 sedmica, ako se pojavi ranije od ovog perioda, to dovodi do nepovoljnih ishoda i prekida trudnoće čak i uz puno liječenje.
U nekim slučajevima donosi se odluka da se spasi samo jedan fetus nauštrb napaćenijeg i bolesnijeg blizanca.
Manifestacije feto-fetalnog sindroma tokom trudnoće
Kao takav, razvoj ovog sindroma ne stvara vanjske i subjektivne osjećaje za majku. Dijagnostikuje se samo ultrazvučnim pregledom, iako prema liječnicima često može uzrokovati sljedeće:
U slučaju intrauterine smrti fetusa ili oboje, na pozadini sindroma može se javiti bol u grudima i/ili krvavi iscjedak iz vagine. U kasnijim fazama, majka prestaje da osjeća pokrete fetusa.
Koje su posljedice sindroma za fetuse: donora i primaoca?
Dakle, shvatili smo da zbog strukturnih karakteristika krvnih žila u posteljici, jedan od blizanaca, zvan primatelj, „pljačka“ svog drugog blizanca donora. I u ovoj situaciji stradaju oba djeteta, a ne samo ono čija krv s kisikom i hranjivim tvarima otiče.
Dijete donor ima sljedeće probleme:
- Značajno zaostaje u pokazateljima rasta i težine, formira se zbog nedostatka nutritivnih komponenti, što dovodi do IUGR-a.
- Formiranje urina se smanjuje ili potpuno prestaje da se odvaja. To se događa zbog činjenice da naglo smanjen protok krvi u organizmu isporučuje malo krvi bubrezima, koji vrlo loše rade i ne stvaraju mokraću, zbog čega ona ne teče u mjehur koji nije ispunjen i nije napunjen. vidljivo ljekaru na ultrazvuku.
- detektuje se izraženo zbog malog stvaranja urina kod djeteta i njegovog oslobađanja u amnionsku tekućinu. Zbog smanjenja funkcije bubrega, volumen amnionske tekućine naglo se smanjuje s kritičnim smanjenjem volumena tekućine, zidovi maternice vrše pritisak na fetus, što otežava njegovu motoričku aktivnost zaostajanjem u motoričkom razvoju.
- dolazi do smanjenja hemoglobina s crvenim krvnim zrncima, koji se formira. To povećava manjak kisika u tkivima fetusa, dodatno ometajući rad bubrega i moždanog tkiva.
Dijete primalac pati od sljedećih promjena:
- Nastaje zgušnjavanje krvi sa stanjem policitemije, koje nastaje zbog aktivnog i prekomjernog ispuštanja krvi u fetalne žile. To stvara višak volumena krvnih stanica na pozadini blago smanjenog volumena plazme.
- povećanje krvnog pritiska u žilama i povećanje veličine srca kako bi pumpao sav taj povećani volumen krvi. Gušći je i viskozniji, ima ga dosta, da bi se nosio s opterećenjima potrebno je povećati volumen mišića u srčanom zidu.
- Povećani pritisak i volumen krvi dovode do pojačanog rada bubrega fetusa, što dovodi do velikih količina urina i distenzije mjehura. Višak tečnosti ulazi u amnionsku tečnost, formirajući se.
- razvijaju se i bubrezi.
- višak plodove vode vrši pritisak na placentu, što dovodi do još izraženijeg rođenja drugog fetusa.
Prekomjerni pritisak jednog od fetusa na zajedničke ovojnice prijeti njihovom ranom rupturu i započinjanju prijevremenog porođaja. Najteža komplikacija bi bila smrt obe bebe.. U nedostatku liječenja, ovaj scenarij dostiže 80-100%, posebno ako se patologija razvila prije 25. tjedna trudnoće.
Koliko dugo prije dijagnosticiranja feto-fetalnog sindroma?
 Da bi se razvila taktika vođenja trudnoće sa sličnim sindromom, važno je pravovremeno i izuzetno precizno postaviti dijagnozu, određujući težinu patologije i težinu patnje oba fetusa. Obično se sindrom feto-fetalne transfuzije može identifikovati tokom menstruacije i već nakon identifikacije blizanaca i njegovog tipa (identični blizanci sa zajedničkom placentom). Žena je već time uvrštena u rizičnu grupu i pažljivo se prati, ultrazvuk se radi nekoliko puta prije perioda od 16-20 sedmica. Ako se utvrdi sumnja na sindrom, provode se dodatne studije koje pomažu u predviđanju komplikacija i razvijanju taktike za daljnje liječenje i liječenje.
Da bi se razvila taktika vođenja trudnoće sa sličnim sindromom, važno je pravovremeno i izuzetno precizno postaviti dijagnozu, određujući težinu patologije i težinu patnje oba fetusa. Obično se sindrom feto-fetalne transfuzije može identifikovati tokom menstruacije i već nakon identifikacije blizanaca i njegovog tipa (identični blizanci sa zajedničkom placentom). Žena je već time uvrštena u rizičnu grupu i pažljivo se prati, ultrazvuk se radi nekoliko puta prije perioda od 16-20 sedmica. Ako se utvrdi sumnja na sindrom, provode se dodatne studije koje pomažu u predviđanju komplikacija i razvijanju taktike za daljnje liječenje i liječenje.
Prije svega, neophodan je potpuni ultrazvuk fetusa, koji je najindikativniji od drugog trimestra. Na osnovu stadijuma patologije, ultrazvukom se utvrđuje polihidramnion u fetusu primaoca, koji ne odgovara gestacijskoj dobi, kao i naglo povećanje veličine mokraćnog mjehura, a ako se radi o teškim procesima, opće oticanje tijela. i defekti u razvoju unutrašnjih organa. Kod donorskog fetusa otkriva se oligohidramnion i smanjenje veličine i tijela i težine i mokraćnog mjehura.
Bilješka
Prema fetometriji, uočava se oštar disbalans između veličine i težine fetusa, ne odgovaraju obimima glave, trbuha i grudnog koša, različite dužine cjevastih kostiju i ne odgovaraju njihovoj gestacijskoj dobi. Razlika prema ultrazvučnim podacima za sindrom doseže 20% ili više.
Problemi sa protokom krvi u fetusu, i donora i primaoca, utvrđuju se na osnovu podataka doplerometrije, a promene kod davaoca sa srčanim manama i uvećanjem utvrđuju se na osnovu podataka pregleda srca.
Metode liječenja feto-fetalnog sindroma
Kao što smo ranije rekli, bez punog i aktivnog liječenja, takav sindrom u gotovo 100% slučajeva dovodi do smrti oba fetusa ili rađanja izuzetno teške djece koja praktički ne prežive. Konzervativna terapija vaskularnim lijekovima i sredstvima za normalizaciju mikrocirkulacije u žilama posteljice i pupčane vrpce pokazala se neučinkovitom, te se koristi samo kao dodatna i pomoćna terapija pri planiranju ili izvođenju kirurške korekcije. Istu prognozu ima i primjena hormonske terapije progesteronskim preparatima ili drugim lijekovima koji su primjenjivi za produženje trudnoće u akušerstvu. Danas samo moderne i radikalne tehnike mogu pomoći u rješavanju problema feto-fetalnog transfuzijskog sindroma:
Savremeni instrumenti i oprema sa kompjuterskom preciznošću omogućavaju minimiziranje rizika od komplikacija i postizanje stope preživljavanja jednog fetusa do 100%, a dva odjednom – do 90%. Operacije se obično izvode u inostranstvu, skupe su i kod nas ih još nije moguće izvesti besplatno.
Kakva je prognoza za razvoj sindroma tokom gestacije?
Razvoj sindroma feto-fetalne anomalije krvotoka bez potpunog liječenja i radikalnih kirurških intervencija dovest će do nepovoljne prognoze. Ako ženu s takvom trudnoćom ne pregleda ljekar, postoji skoro 100% vjerovatnoća smrti oba fetusa u ranim fazama gestacije. Takva trudnoća završava se spontanim prekidom.
Ako se dijagnoza postavi i operacija se izvrši tokom trudnoće, rezultati mogu zavisiti od mnogih faktora:
- koja faza razvoja je prisutna u vrijeme terapije?
- koliko traje trudnoća žene?
- Da li majka ima određene zdravstvene patologije?
- Ima li nekih odstupanja tokom gestacije osim fetalnih problema?
Roditelji se često suočavaju s teškim i tužnim izborom: spasiti život barem jednom od fetusa ili izgubiti oba, ali čak ni u ovom slučaju prognoza za zdravlje druge bebe neće biti 100% pozitivna. Važno je primjenjivati terapijske mjere od najranijih faza trudnoće. Ali preventivne mjere za ovo stanje danas nisu razvijene zbog činjenice da su tačni uzroci njegovog nastanka nepoznati. Nemoguće je predvidjeti hoće li se takav problem razviti tokom trudnoće ili ne.
Alena Paretskaya, pedijatar, medicinski kolumnist