به عنوان یک جراح اشعه ایکس، مایلم در مورد تکنیک رفع فشار از راه کبد از راه پوست صحبت کنم. مجاری صفراویبا ماهیت بدخیم زردی انسدادی.
کلانژیوگرافی ترانس کبدی از راه پوست - شرایط انجام، مزایا و معایب روش.
شرط لازم برای انجام پونکسیون از راه پوست، گسترش مجاری صفراوی داخل کبدی تا 3-5 میلی متر است. با زردی انسدادی هر علتی، این پدیده بسیار رایج است، در صورت نقض خروج صفرا، در ابتدا در مجاری تجمع می یابد و به تدریج آنها را گسترش می دهد. اگر مانع (سنگ یا تومور) به طور کامل کلدوکوس را فشرده نکند، به عنوان مثال. بخشی از صفرا هنوز وارد روده می شود، این روند ممکن است مدتی طول بکشد.
داده های مربوط به کلانژیوکارسینوما به سختی مطلوب تر است. بنابراین، یک رویکرد تسکینی مهم برای این سرطان ها وجود دارد که اکثر قریب به اتفاق بیماران را درگیر می کند. ارزیابی اولیه این تومورها مهم است، زیرا باید واکنش پذیری تومور را مشخص کند که شامل معاینه بالینی و تصویربرداری است. بای پس جراحی و جایگزینی صفراوی آندوسکوپی یا ترانس اپاتیک معمولاً امکان بازگشت یا رفع زردی را فراهم می کند. اگر این روش ها باعث بهبود بقا نشود، کیفیت زندگی بیماران بهبود می یابد.
مزایای روش:
- تحت بی حسی موضعی انجام می شود (یعنی نیازی به بیهوشی عمومی ندارد)
- در دستان با تجربه، میزان موفقیت زهکشی 98-100٪ است (که از موفقیت فنی روش های آندوسکوپی بیشتر است).
- عوارض کمتر (با تجهیزات لازم و متخصصان مجرب).
معایب روش:
اشتقاق آندوسکوپی عموماً به دلیل عوارض کمتر و مرگ و میر زودرس نسبت به سایر روش ها ترجیح داده می شود، حتی اگر خروجی جراحی کمتر باشد. با این حال، پیشرفت های اخیر در تکنیک های آندوسکوپی، به ویژه استفاده از پروتزهای فلزی صفراوی و گوارشی، باید نتایج را بیشتر بهبود بخشد. در چشم انداز است. در نهایت، تنها علامت قطعی اشتقاق جراحی در بیماران مبتلا به توموری است که قطع شده است و نتایج حین عمل در آنها منجر به رد جراحی درمانی می شود.
- تحت هدایت فلوروسکوپی انجام می شود (اگرچه تجهیزات مدرنبه شما امکان می دهد دوز تابش را به حداقل ارقام کاهش دهید - کمتر از هنگام انجام توموگرافی کامپیوتری).
- هنگام نصب کلانژیودرناژ خارجی یا خارجی-داخلی، بخشی از صفرا به داخل یک دستگاه خاص جریان می یابد. ظرف پلاستیکیکه باید از 3 تا 14 روز همراه خود داشته باشید که کیفیت زندگی بیمار را بدتر می کند.
در بیمارستان، بیماران مبتلا به زردی انسدادی در بخشهای جراحی/انکولوژی بستری میشوند. به عنوان یک قاعده، عملیات با هدف رفع فشار مجاری صفراوی فوری هستند - یعنی. به اندازه کافی فوری برای جلوگیری از عوارض مرتبط با مسمومیت با بیلی روبین، اما بلافاصله پس از پذیرش بیمار انجام نمی شود. معمولاً پزشکان 1 تا 3 روز برای معاینه اضافی بیمار فرصت دارند - تعیین علت زردی (سنگ، تومور، تنگی)، تعیین سطح بیلی روبین در خون، و سایر آزمایشاتی که باید هنگام آماده شدن برای جراحی در نظر گرفته شوند. .
بروز انسداد علامتی دوازدهه دوم که نیاز به بای پس دارد بین 5 تا 20 درصد بسته به سری است، بنابراین پیشنهاد سیستماتیک نتیجه گیری دوگانه در زمان تشخیص مشکوک است، اما مطمئناً در 10 درصد موارد نشان داده شده است. -بیماران توانمند نامیده می شوند که تومور آنها در لاپاراتومی غیر قابل عمل است. عوارض و مرگ و میر ناشی از عمل جراحی که بعداً در تکامل انجام می شود بالا است، اکنون در مورد انسداد دیررس اثنی عشر، می توان از پروتزهای فلزی فلزی آندوسکوپی یا رادیولوژیکی بزرگ استفاده کرد.
به بیمار هدف از عمل، خطرات آن و عوارض احتمالیرضایت آگاهانه داوطلبانه برای این روش را امضا کرد. در آستانه، یک شام سبک مجاز است، در روز مداخله - گرسنگی.
درناژ ترانس کبدی از راه پوست در سرطان پانکراس و مجاری صفراوی.
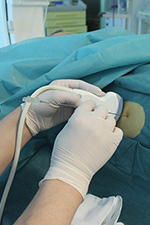 عملیات کلانژیودرناژ از راه پوست (PCCD) و استنت گذاری در اتاق عمل مخصوص اشعه ایکس انجام می شود.
عملیات کلانژیودرناژ از راه پوست (PCCD) و استنت گذاری در اتاق عمل مخصوص اشعه ایکس انجام می شود.
این پروتزهای فلزی اثنی عشر در حال ارزیابی هستند، اما نتایج اولیه در کوتاه مدت امیدوارکننده به نظر می رسد. کلانژیوکارسینوم های خارج کبدی، به عنوان مثال. همه تومورهای بدخیم که از مجاری صفراوی از آستین کبد تا محل خود در دوازدهه ایجاد شده اند، حدود 5 درصد از سرطان ها را تشکیل می دهند. دستگاه گوارش. انسداد داخل بیمارستانی اغلب متاستاز سرطان دیگری، گسترش کارسینوم سلولی کبدی یا سرطان وزیکول است. اغلب تشخیص دیر است، اکنون آنها از نظر ارزیابی گسترش، پیشرفت انجام شده در معاینه رادیولوژیکی مجاری صفراوی سود می برند.
مداخله تحت بی حسی موضعی، معمولا 20-30 میلی لیتر محلول لیدوکائین 1٪ انجام می شود. در شرایط بیمارستان ما همیشه یک متخصص احیاگر بیهوشی در اتاق عمل حضور دارد که در صورت نیاز بیهوشی وریدی انجام می دهد.
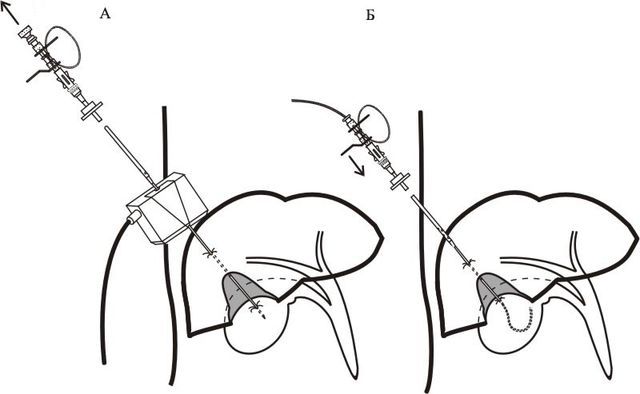
محل سوراخ به صورت جداگانه انتخاب می شود، بسته به ساختار آناتومیکی و محلی بودن مانع. به عنوان یک قاعده، دسترسی به مجاری لوب راست کبد از فضای بین دنده ای 7-8 در امتداد خطی که به طور عمود از زاویه قدامی زیر بغل کشیده می شود، انجام می شود. دسترسی به مجاری لوب چپ - از زیر فرآیند xiphoid.
رزکسیون درمانی تنها گزینه درمانی است که بهبود قابل توجهی در بقا ایجاد می کند و در صورت تکمیل برداشتن، بقای متوسط 3 سال است. قابل برداشتن تومور، اکثر نویسندگان از انتخاب دقیق برای نشانه های مختلف دعوت می کنند.
بدون هیچ درمانی، اکثر بیماران مبتلا به انسداد بدخیم مجرای صفراوی در عرض 3 ماه از شروع زردی می میرند. اگر چه تنها درمان جراحی باقی می ماند، اما برای کلارژیوکارسینوما، اکثر بیماران در شروع اولیه بیماری خود کار نمی کنند. در یک سری از 552 کلانژیوکارسینوم مجرای صفراوی خارج کبدی در 307 بیمار با فعالیت داخل رحمی، رزکسیون درمانی تنها در 32 درصد موارد انجام شد.
انتخاب صحیح دسترسی تا حد زیادی بر ایمنی تکنیک تأثیر می گذارد.
عمل زهکشی مجاری صفراوی چگونه است؟
پس از درمان پوست با محلول ضد عفونی کننده و بیهوشی، پوست در محل سوراخ با چاقوی جراحی برش داده می شود تا سوزن سوراخ را تسهیل کند. قطر خود سوزن کمتر از 1 میلی متر است. تحت کنترل اولتراسوند یا فلوروسکوپی، تا عمق 5-10 سانتی متر انجام می شود تا وارد مجرای صفراوی متسع شود.
برای درمان تسکینی تومورهای سرطانی در قفسه سینههیچ داده ای از ادبیات وجود ندارد که روش های مختلف آندوسکوپی، رادیولوژی و جراحی را با آینده مقایسه کند. روشهای درناژ غیرجراحی عمدتاً مبتنی بر درناژ طولانیمدت از راه پوست و قرار دادن پروتزهای داخلی رادیولوژیک یا آندوسکوپی است. درناژ طولانی مدت از راه پوست، علاوه بر علاقه قبل از عمل که در بالا مورد بحث قرار گرفت، ممکن است یک درمان برای کلستاز باشد، اما در معرض عوارض مکانیکی مانند برداشتن درن است.
همچنین مانورهای مراقبتی محدودکننده ای را تحمیل می کند و بر خلاف اهداف مراقبت تسکینی مسئول ناراحتی قابل توجه بیمار است. مقایسه دو گروه بزرگ از بیماران تحت درمان غیرجراحی برای انسداد کرانچ بدخیم، یکی آندوسکوپی و دیگری از راه پوست، یافته قبلی را نشان میدهد. در مقابل، به نظر می رسد درناژ از راه پوست در کاهش زردی با عوارض عفونی کمتر مؤثرتر است، در حالی که مرگ و میر در سری رادیولوژیک یک ماه کمتر بود، که احتمالاً می تواند با زهکشی توضیح داده شود. اولیه کامل تر
چند میلی لیتر از ماده حاجب غیر یونی حاوی ید (omnipak، optirey) از طریق سوزن تزریق می شود. این کار به منظور اطمینان از ورود آن به مجرای صفراوی و نه عروق کبد انجام می شود. یک هادی نرم نازک با قطر تا 0.3 میلی متر از طریق لومن سوزن وارد می شود، سوزن برداشته می شود و یک کاتتر پلاستیکی نازک (با قطر کمتر از 2 میلی متر) از طریق هادی نصب شده وارد می شود. از طریق آن، 20-30 میلی لیتر ماده حاجب تزریق می شود - به اصطلاح. کلانژیوگرافی
علاوه بر این واقعیت که این سری ها کاملاً قابل مقایسه نیستند، این داده ها از ادبیات نسبتا قدیمی هستند و تکنیک های زهکشی آندوسکوپی به ویژه در حال حاضر، به ویژه در مراکز کنترل بهبود یافته است. اگر مطالعه در حال حاضر در حال انجام است بهترین شرایطدر اکثر موارد می توان دو سیم را وارد کرد، تنگی ها را کشید و سپس دو پروتز را به صورت موازی قرار داد و کبد راست و کبد چپ را ادغام کرد. به خوبی شناخته شده است که هرچه زهکشی کاملتر باشد، نتایج کوتاه مدت و بلند مدت بهتری خواهد داشت.
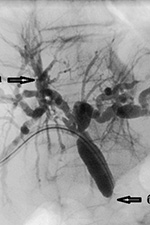 |
برنج. 3. کلانژیوگرافی ترانس کبدی از راه پوست. تعریف شده است: با توجه به انتخاب نوع پروتز، مشکل تنگی بدخیم صفراوی با مشکل تنگی زیر فکی متفاوت است. پروتزهای پلاستیکی ممکن است در مورد بیمارانی که امید به زندگی دارند ترجیح داده شود، که گاهی اوقات پروتزهای موازی متعدد در آنها رخ می دهد. علاوه بر این، در صورت گسترش بعدی تومور، که نیاز به تخلیه اضافی دارد، ممکن است پروتزهای فلزی آن دشوار باشد. اولین نکته این است که مطمئن شوید بیمار خوش شانس نیست که می تواند از درمان بهره مند شود درمان جراحی. در مواردی که ضایعات گسترده، متاستازها یا عوامل پیش آگهی ضعیف وجود دارد، تنها درمان تسکینی، مدیریت غیرجراحی زردی و خارش ممکن است در نظر گرفته شود. معقول ترین نگرش تسکینی، قرار دادن پروتز آندوسکوپی است. |
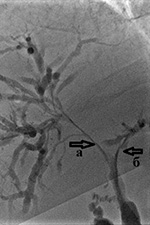 |
برنج. 4. کولانژیوگرافی برای زردی انسدادی ناشی از تومور Klatskin. باریک شدن شدید مجاری صفراوی لوبار سمت راست (a) و چپ (b) به دلیل جوانه زدن کلانژیوکارسینوما مشخص می شود. |
پر کردن محکم مجاری صفراوی به شما امکان می دهد تا سطح و درجه انسداد مجاری صفراوی، میزان انبساط آنها، نقص در پر شدن آنها (سنگ های بزرگ و تومورهای داخل مجرا قابل مشاهده است) و همچنین تاکتیک ها و روش را تعیین کنید. درمان بیشتر - رفع فشار مجاری صفراوی.
کبد چندین عملکرد از جمله تولید و ذخیره مواد مورد نیاز برای حفظ حیات را انجام می دهد. با مواد سمی سر و کار دارد و در از بین بردن این سموم فرآوری شده نقش دارد. صفرا تولید می کند که حاوی مواد لازم برای هضم غذا است. صفرا به طور موقت در کیسه صفرا ذخیره می شود و از طریق مجرای صفراوی اصلی به روده کوچک می رسد، معمولاً در پاسخ به محرک هایی مانند خوردن یک وعده غذایی چرب. مواد سمی فرآوری شده به داخل صفرا منتقل می شوند.
این مواد سمی فرآوری شده زمانی که فرد روده های خود را تخلیه می کند، حذف می شوند. هنگامی که صفرا مسدود می شود، گلبول های قرمز خون تجمع می یابند و باعث تغییر رنگ زرد رنگ پوست و سایر غشاهای مخاطی بدن به شکل سفیدی روی چشم ها و قسمت زیرین زبان می شوند. انسداد جریان صفرا معمولاً به دلیل وجود سنگ در مجرای صفراوی ایجاد می شود. منشا این سنگ ها ممکن است در کیسه صفرا یا مجاری صفراوی باشد. اکثر این سنگ ها را می توان از طریق آندوسکوپی درمان کرد. با این حال، بخش کوچکی از سنگ ها باید با جراحی برداشته شوند.
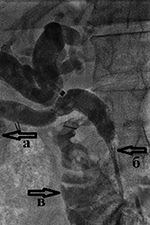 |
برنج. 5. کلانژیوگرافی برای کلانژیولیتیازیس داخل کبدی: الف) سنگ های کوچک متعدد (سنگ) به اندازه 2-3 میلی متر در داخل مجاری صفراوی متسع لوب راست کبد. سایر علل اصلی انسداد صفراوی به ویژه باریک شدن مجاری صفراوی در نتیجه "التهاب ناشی از محاسبات، ضایعات مجاری صفراوی ناشی از عمل جراحی" فرسایش کیسه صفرا و سرطان مجرای صفراوی، پانکراس یا روده کوچک فوقانی است. ابلیشن جراحی اثنی عشر، در حال حاضر تنها درمانبرای این سرطان ها موجود است. این عملیات معمولاً عملیات بزرگی هستند. برخی از جراحان قبل از انجام یک روش اصلی برای رفع انسداد مجرای صفراوی ناشی از سنگ، التهاب یا سرطان، روشهای تخلیه موقت صفرا را انجام میدهند. |
صفرای به دست آمده از سوراخ اولیه مجرای صفراوی اغلب برای کشت و آزمایش حساسیت آنتی بیوتیکی گرفته می شود. این تا حد زیادی به مبارزه با چنین عارضه مکرر زردی انسدادی مانند کلانژیت کمک می کند - یعنی. التهاب دیواره مجرای صفراوی.
 پس از تعیین سطح بلوک، پزشک با استفاده از کاتترهایی با اشکال مختلف و رساناهایی با سفتی متفاوت، کانال مجدد مانع را انجام می دهد (رسانا از طریق تنگی یا کلدوکوس فشرده شده از خارج به روده کوچک منتقل می شود). یک لوله پلاستیکی با قطر حدود 3 میلی متر از طریق هادی وارد روده می شود تا خروج صفرا را بازیابی کند. مقدار زیادسوراخ - زهکشی.
پس از تعیین سطح بلوک، پزشک با استفاده از کاتترهایی با اشکال مختلف و رساناهایی با سفتی متفاوت، کانال مجدد مانع را انجام می دهد (رسانا از طریق تنگی یا کلدوکوس فشرده شده از خارج به روده کوچک منتقل می شود). یک لوله پلاستیکی با قطر حدود 3 میلی متر از طریق هادی وارد روده می شود تا خروج صفرا را بازیابی کند. مقدار زیادسوراخ - زهکشی.
این اقدامات قبل از عمل ممکن است به صورت آندوسکوپی یا تحت اشعه ایکس یا سایر اشکال هدایت تصویربرداری از طریق کبد انجام شود. با این حال، جراحان دیگر معتقدند که به روشهای تخلیه موقت صفرا نیازی نیست و این روش باید مستقیماً انجام شود، و ما منحصراً به دنبال دادههای مربوط به این موضوع در کارآزماییهای بالینی تصادفی شدهایم. هنگامی که به درستی انجام می شود، بهترین داده ها را ارائه دهید. ما شش مطالعه را با 510 بیمار در این مرور وارد کردیم. تعداد بیمارانی که در مطالعات مورد بررسی قرار گرفتند از 40 درصد متغیر بود.
طوری قرار می گیرد که سوراخ های زهکشی هم قبل و هم بعد از مانع باشد. بنابراین، صفرا قبل از انسداد وارد لوله زهکشی می شود و پس از آن از سوراخ ها به روده خارج می شود.
برای 2-3 روز اول، یک کیسه پلاستیکی به انتهای بیرونی زهکشی (در فضای بین دنده ای) متصل می شود. این به شما امکان می دهد صفرای اضافی در مجاری را از بین ببرید و عوارض احتمالی مانند هموبیلیا - خونریزی در مجاری صفراوی را کنترل کنید (به موقع تشخیص دهید).
همه کارآزماییها در معرض خطر بالای سوگیری قرار داشتند، به این معنی که کارآزماییها ممکن است مزایا را بیش از حد برآورد کنند و خطرات را دست کم بگیرند. که n تفاوت معنی داری بین دو گروه در سطح خطر مرگ وجود نداشت. میزان عوارض جدی در بیمارانی که تحت زهکشی صفراوی قبل از عمل قرار گرفته اند بیشتر از بیمارانی است که مستقیماً کار می کنند. هیچ یک از مطالعات کیفیت زندگی را گزارش نکردند، تفاوت معنی داری بین دو گروه در طول مدت بستری وجود نداشت و هیچ یک از مطالعات هزینه را گزارش نکردند. بهترین شواهد موجود در حال حاضر، استفاده معمول از درن صفراوی را قبل از جراحی بزرگ در بیماران مبتلا به انسداد صفراوی توجیه نمی کند.
اگر مانع را نتوان رد کرد، زهکشی تنها به خروجی خارجی رها می شود تا سطح بیلی روبین خون و اثرات سمی آن کاهش یابد. در چنین مواردی، بیمار باید صفرا (همراه با آب یا آب) بنوشد، زیرا مایعات و عناصر کمیاب لازم با آن از بین می رود، که برای بدن در حال تخلیه لازم است. پس از چند روز، هنگامی که التهاب و تورم دیواره مجرای صفراوی فروکش کرد، به عنوان یک قاعده، تلاش دوم برای عبور از مانع انجام می شود. هنگامی که درن در موقعیت مورد نظر قرار می گیرد، با بخیه روی پوست ثابت می شود که خطر جابجایی آن را کاهش می دهد.
تخلیه منظم صفراوی نباید تامین مالی شود و ممکن است منجر به دعوا شود. همچنین ممکن است لازم باشد کارآزمایی هایی با طراحی خوب با خطر کم خطاهای سیستماتیک و خطاهای تصادفی انجام شود. در حال حاضر شواهد کافی برای حمایت یا اجتناب از تخلیه معمول صفراوی قبل از عمل در بیماران مبتلا به زردی انسدادی وجود ندارد. درناژ صفراوی قبل از عمل ممکن است بروز جدی را افزایش دهد اثرات جانبی. بنابراین، ایمنی تخلیه معمول صفراوی قبل از عمل ثابت نشده است.
درمان پس از کاهش سطح بیلی روبین. مراقبت از زهکشی مجاری صفراوی.
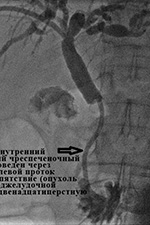 موفقیت درناژ تا حد زیادی به در دسترس بودن طیف وسیعی از ابزارها در بیمارستان و تجربه جراح انجام دهنده مداخله بستگی دارد. در بخش ما، موفقیت درناژ خارجی-داخلی با بازگرداندن عبور طبیعی صفرا به روده 98-99٪ است.
موفقیت درناژ تا حد زیادی به در دسترس بودن طیف وسیعی از ابزارها در بیمارستان و تجربه جراح انجام دهنده مداخله بستگی دارد. در بخش ما، موفقیت درناژ خارجی-داخلی با بازگرداندن عبور طبیعی صفرا به روده 98-99٪ است.
درناژ صفراوی قبل از عمل نباید در بیمارانی که به جراحی انسدادی برای زردی خارج از کارآزمایی های بالینی تصادفی شده نیاز دارند، استفاده شود. بیماران مبتلا به زردی انسدادی دچار تغییرات پاتوفیزیولوژیکی مختلفی می شوند که بر روی کبد، کلیه ها، قلب و سیستم ایمنی تاثیر می گذارد. در مورد مزیت بالقوه برداشتن موقت انسداد صفراوی قبل از آخرین روش جراحی بزرگ، اختلاف نظر زیادی وجود دارد.
ارزیابی مزایا و خطرات درناژ صفرا قبل از عمل در مقابل درناژ غیر صفراوی قبل از عمل در بیماران مبتلا به زردی انسدادی. استراتژی جستجوی سند ما همه کارآزماییهای بالینی تصادفیسازی شده را با هم مقایسه کردیم عمل جراحیزردی انسدادی با یا بدون تخلیه صفرا قبل از عمل، صرف نظر از اندازه، زبان و وضعیت انتشار.
در مواردی که پس از کاهش سطح بیلی روبین در خون، می توان یک مداخله جراحی رادیکال (یعنی از بین بردن کامل علت اصلی زردی انسدادی) انجام داد، تخلیه در حین یا بعد از این عمل برداشته می شود. در مواردی که فرآیند غیر قابل عمل باشد، پس از چند روز زهکشی مسدود می شود و به طور مداوم نزد بیمار باقی می ماند. باید شسته شود - روزانه یک بار در روز، با وارد کردن 20 میلی لیتر نمک در زهکشی. این کار به منظور جلوگیری از "انسداد" سریع آن با نمک های صفراوی یا به اصطلاح "لجن" - صفرای راکد غلیظ انجام می شود. برای بیماران داروهایی تجویز می شود که صفرا را "رقیق" می کند، مانند Ursosan. با وجود تمام این اقدامات، زهکشی باید هر 4-6 ماه یکبار تعویض شود. این بسیار سریع اتفاق می افتد، زیرا نیازی به سوراخ کردن مکرر مجاری صفراوی نیست و کانال زهکشی قبلاً تشکیل شده است.
با این حال، حتی وجود جسم خارجی برای مدت طولانی در بیمار، حتی اگر یک لوله پلاستیکی نازک بدون کیسه باشد، باعث ناراحتی روانی و کاهش کیفیت زندگی می شود. به خودی خود، زهکشی می تواند جابجا شود، هنگامی که غذا از طریق سوراخ های آن از روده به مجاری صفراوی وارد می شود، باعث التهاب می شود. "نشت" احتمالی صفرا از طریق کانال زهکشی خارجی و کثیف شدن لباس.
استنت گذاری مجاری صفراوی در یرقان انسدادی.
به منظور اجتناب از این عوارض، در بیمارانی که فرآیند بدخیم غیر قابل جراحی (در برخی موارد و سایر علل زردی انسدادی) داشتند، عمل استنت گذاری مجرای صفراوی انجام شد. در واقع ادامه منطقی عمل زهکشی است و در صورت امکان توسط بیمار پایدار با پیش آگهی رضایت بخشی برای بقا انجام می شود.
استنت گذاری مجاری صفراوی معمولاً 1-4 هفته پس از عمل درناژ، پس از ارزیابی پویایی کاهش سطح بیلی روبین و آماده سازی بیمار انجام می شود. از طریق همان دسترسی انجام می شود - یک هادی نازک از طریق زهکشی موجود به روده وارد می شود و پس از آن لوله زهکشی برداشته می شود. یک بالون مخصوص در امتداد این هادی وارد می شود که در داخل تنگی (خوش خیم یا بدخیم) قرار می گیرد و برای یک دقیقه برای "پلاستی" مجرای صفراوی مشترک باز می شود - یعنی. گسترش آن برای امکان قرار دادن یک ساختار فلزی مشبک در آن - یک استنت.
قطر بالن باز شده 6-8 میلی متر است. بادکنک خالی می شود و خارج می شود و یک استنت از طریق همان سیم وارد می شود.


اندازه استنت از قبل با توجه به کلانژیوگرافی انجام شده تعیین می شود. اکثر استنت های مدرن با ماده خاصی پوشیده شده اند (از بیرون شبیه پارچه به نظر می رسد). چنین استنت هایی "گرافت" نامیده می شوند و درصد بسیار کمتری از "رشد تومور" از طریق آن دارند - و از این رو عود زردی انسدادی.
استنت (مانند بالون) بر روی یک سیستم تحویل ویژه که به اندازه کافی نازک است و نیازی به انبساط اضافی کانالی که قبلاً حاوی تخلیه بود، پیچیده می شود.
استنت طوری زخم می شود و باز می شود که تنگی را می بندد، اما مجاری صفراوی باقیمانده را مسدود نمی کند.

در صورت لزوم در زمان باز کردن بالون و استنت از بی حسی وریدی استفاده می شود. پس از نصب استنت، بیمار به مدت چند روز در شرایط بخش جراحی تحت نظر قرار می گیرد، سپس پس از اطمینان از عدم وجود عارضه، برای ادامه درمان (شیمی درمانی، پرتو درمانی، فتودینامیک تراپی) ترخیص می شود. موسسه تخصصی یا در محل سکونت (درمان علامتی).
زردی انسدادی قیمت عملی است که در آن تخلیه و استنت گذاری مجاری صفراوی انجام می شود.
در اکثر بیمارستان های سن پترزبورگ، عملیات کم تهاجمی با پرداخت هزینه انجام می شود، زیرا. نیاز به مواد مصرفی نسبتاً گران قیمت و در دسترس بودن متخصصان با تجربه دارد. بیمارستان شهر شماره 40 به ساکنان سن پترزبورگ این فرصت را می دهد تا با توجه به سهمیه مراقبت های پزشکی تخصصی با فناوری پیشرفته تحت برنامه بیمه اجباری پزشکی، چنین عملیاتی را به صورت رایگان انجام دهند.
بسیاری از بیماری های کیسه صفرا و اندام های اطراف آن، مانند سنگ کلیه و تومورها، می توانند باعث فشرده شدن مجاری شوند. این منجر به نقض جریان صفرا در حفره روده و بروز زردی انسدادی می شود. راه موثربرای متوقف کردن این شرایط وحشتناک برای سلامتی و زندگی، تخلیه جراحی کیسه صفرا و مجاری است.
زردی مکانیکی یا به عبارتی زیر کبدی یکی از عوارض جدی بیماری های دستگاه گوارش و دستگاه گوارش است. حفره شکمیو یک نشانه مستقیم برای تخلیه کیسه صفرا. روند پاتولوژیک شامل نقض خروج صفرا از مثانه به لومن دوازدهه است. این منجر به افزایش محتوای بیلی روبین در خون و در نتیجه مسمومیت بدن می شود.
زردی زیر کبدی می تواند در هر سنی رخ دهد و هم خوش خیم و هم بدخیم باشد.
شایع ترین انسداد مکانیکی ناشی از تومورها و سنگ کلیه.
در این ویدئو، پزشک در مورد بیماری های رایج کیسه صفرا، روش های درمان و عواقب آسیب شناسی صحبت می کند.
انواع زهکشی
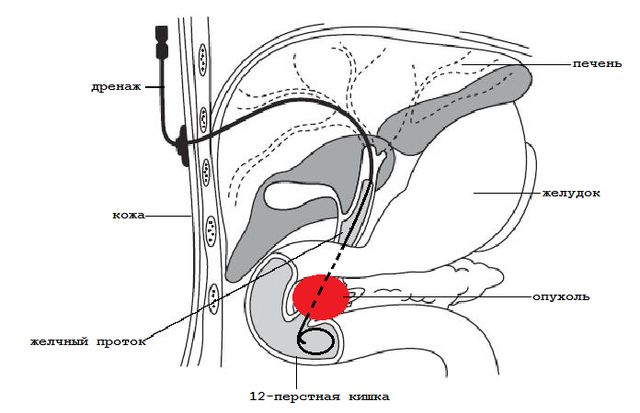
در اکثریت قریب به اتفاق موارد، نوع خاصی از مداخله جراحی برای از بین بردن موقت یا دائم علائم - تخلیه مجاری صفراوی و مثانه - استفاده می شود.
انواع زیر از این مداخله جراحی وجود دارد:
- خارجی - خروج محتویات مثانه از طریق هادی های مخصوص نصب شده به گیرنده خارجی اتفاق می افتد.
- خارجی-داخلی - بیشتر صفرا از طریق کانالی که پزشک تشکیل می دهد وارد روده می شود و محتویات باقی مانده به گیرنده خارجی می رود.
- زهکشی داخلی - با آن، اندوپروتز مجرا از طریق جراحی تشکیل می شود که عبور طبیعی صفرا را تضمین می کند.
انتخاب روش درمان به ماهیت فرآیند پاتولوژیک، سن، بیماری های همراه و وضعیت سیستم قلبی عروقی بیمار بستگی دارد.
یکی از روش های آماده سازی بیماران برای جراحی های بعدی است. مداخله کم ضربه است، نیاز به آموزش خاصی ندارد و در هر گروهی از بیماران قابل انجام است.
از مزایای این تکنیک می توان به توانایی کنترل جریان محتویات مثانه، چرک و خون اشاره کرد. از طریق کاتتر می توان حفره و مجاری کیستیک را با محلول های ضد عفونی کننده شستشو داد تا روند التهابی از بین برود. از طریق دسترسی جراحی، که برای نصب زهکشی انجام می شود، می توان سنگ ها را جدا کرد و همچنین زخم هایی را که مجرای مجاری را باریک می کند، برداشت.
موارد منع مصرف روش عبارتند از:
- نقض لخته شدن خون، کاهش سطح پلاکت زیر 50 گرم در لیتر.
- آسیت، نارسایی شدید کبدی.
- متاستازهای گسترده و متعدد یک نئوپلاسم بدخیم.
- وجود تومورهای هیپرواسکولار کبد در مسیر کاتتر.
پس از انجام مداخله جراحی، نظارت مداوم بر لوله زهکشی ضروری است. کاتتر باید با مخلوطی از سالین با نووکائین و هپارین در روز اول شسته شود.
در روزهای بعد روزانه 20 میلی لیتر سالین به مجرای زهکشی به منظور رفع لخته و جلوگیری از انسداد تزریق می شود. پس از توقف دوره حاد و بهبود وضعیت عمومی، پزشکان می توانند مرحله بعدی عمل را با هدف بازگرداندن عبور طبیعی محتویات مثانه به روده انجام دهند.
بیمارانی که تحت زهکشی خارجی مجاری صفراوی قرار می گیرند باید به طور دوره ای تحت معاینه قرار گیرند، سطح بیلی روبین و الکترولیت های خون را تعیین کنند. حذف مقادیر زیادی صفرا از بدن می تواند منجر به هیپوناترمی و بدتر شدن وضعیت عمومی شود.
زهکشی خارجی – داخلی و داخلی
زهکشی داخلی مجاری صفراوی به عنوان یک درمان تسکین دهنده برای بیماران مبتلا به انکوپاتولوژی پیشرفته انجام می شود. در این حالت یک اندوپرتز دائمی نصب می شود که جریان طبیعی صفرا را به داخل حفره روده تضمین می کند.
نوع خارجی-داخلی زهکشی به عنوان موثرترین شناخته شده است. با این نوع عملیات، کنترل باز بودن لوله، شستشوی زهکشی با محلول های ضد عفونی کننده امکان پذیر است. علاوه بر این، بیشتر صفرا دفع نمی شود، اما از طریق آناستوموز ویژه وارد دوازدهه می شود و در نتیجه از بروز اختلالات الکترولیتی جلوگیری می کند.
کاتتر را می توان به صورت آندوسکوپی و همچنین از طریق درناژ ترانس کبدی از راه پوست قرار داد. انتخاب تکنیک بستگی به محلی سازی فرآیند پاتولوژیک دارد که باعث نقض خروج صفرا شده است.
به لطف این مداخله جراحی، می توان بیمار را برای عمل اصلی (برداشتن سنگ، تومور) بهتر آماده کرد و در صورت درمان تسکینی، عمر بیمار را تا یک سال افزایش داد.
عمل چگونه انجام می شود
تخلیه خارجی کلدوکوس یک روش ساده است که مدت آن به طور متوسط 1.5-2 ساعت است. آمادگی خاصی لازم نیست، این روش را می توان هم به صورت اورژانسی و هم طبق برنامه ریزی انجام داد.

عملیات در چند مرحله انجام می شود:
- در آستانه مداخله برنامه ریزی شده، لازم است یک آزمایش خون عمومی و یک کواگولوگرام برای ارزیابی سیستم انعقاد خون انجام شود.
- در روز جراحی، برای پیشگیری از عوارض عفونی، برای بیماران برنامه ریزی شده آنتی بیوتیک تجویز می شود. در طول مداخله، بیمار هوشیار باقی می ماند. داروهای مسکن و آرام بخش از طریق کاتتر وریدی نصب شده وارد خون می شوند.
- نصب زهکشی در شرایط اتاق اشعه ایکس انجام می شود. پس از قرار گرفتن بیمار بر روی میز عمل، دستگاهی به آن متصل می شود که فشار خون، نبض و سایر علائم حیاتی را کنترل می کند و کنتراست برای تجسم بهتر ناحیه عمل معرفی می شود.
- تحت کنترل تصویر اشعه ایکس که بر روی صفحه نمایش پس از تزریق ماده حاجب به دست می آید، جراح محلول بی حس کننده موضعی را به ناحیه کبد تزریق می کند و پس از آن یک کاتتر از طریق یک برش کوچک به مجرای صفراوی مسدود شده در بالا وارد می شود. محل انسداد
- کاتتر با سالین استریل شسته می شود پایان آزادبیرون آورده می شود، به پوست بخیه می شود و به کیسه مخصوصی برای دریافت صفرا متصل می شود.
- پس از انجام این عمل، بیمار برای مشاهده بیشتر به بخش منتقل می شود.
با اندیکاسیون هایی برای نصب زهکشی داخلی در حین مداخله، علاوه بر لوله زهکشی که صفرا را به بیرون هدایت می کند، یک اندو پروتز در دوازدهه نصب می شود تا از خروج صفرا از کلدوکوس در بالای محل انسداد آن توسط سنگ اطمینان حاصل شود. . در آینده، لوله موقتی که صفرا از طریق آن به بیرون جریان مییابد، برداشته میشود و خروج محتویات در امتداد پروتز پیوند شده رخ میدهد.
زهکش های دائمی از فلز، پلی اتیلن و سایر پلیمرهای غیر واکنشی ساخته می شوند. متخصصان پروتزهای فلزی را ترجیح می دهند، زیرا عمر طولانی تری دارند.
موفقیت عمل تا حد زیادی به آسیب شناسی تشخیص داده شده بستگی دارد، محل باریک شدن مجرای صفراوی مشترک و به طور متوسط 90٪ است. بقیه بیماران موفق به رفع فشار نسبی می شوند که کیفیت زندگی آنها را نیز به میزان قابل توجهی بهبود می بخشد.