როგორც რენტგენოლოგიურ ქირურგს, მინდა შევჩერდე პერკუტანული ტრანსჰეპატური დეკომპრესიის ტექნიკაზე. ნაღვლის სადინარებიავთვისებიანი ბუნებით ობსტრუქციული სიყვითლე.
პერკუტანული ტრანსჰეპატური ქოლანგიოგრაფია - ჩატარების პირობები, მეთოდის დადებითი და უარყოფითი მხარეები.
პერკუტანული პუნქციის ჩატარების წინაპირობაა ღვიძლის შიდა სანაღვლე გზების გაფართოება 3-5 მმ-მდე. ნებისმიერი ეტიოლოგიის ობსტრუქციული სიყვითლით, ეს ფენომენი საკმაოდ ხშირია, ნაღვლის გადინების დარღვევის შემთხვევაში, იგი იწყებს დაგროვებას ძირითადად სადინარებში, თანდათანობით გაფართოებას. თუ დაბრკოლება (ქვა ან სიმსივნე) მთლიანად არ შეკუმშავს ქოლედოქოს, ე.ი. ნაღვლის ნაწილი კვლავ მიედინება ნაწლავში, ამ პროცესს შეიძლება გარკვეული დრო დასჭირდეს.
ქოლანგიოკარცინომის მონაცემები ნაკლებად ხელსაყრელია. აქედან გამომდინარე, არსებობს მნიშვნელოვანი პალიატიური მიდგომა ამ კიბოს მიმართ, რომელიც ეხება პაციენტების დიდ უმრავლესობას. ამ სიმსივნეების პირველადი შეფასება მნიშვნელოვანია, რადგან მან უნდა დაადგინოს სიმსივნის რეზისტენტობა, რომელიც შედგება კლინიკური გამოკვლევისა და ვიზუალიზაციისგან. ქირურგიული შემოვლითი და ენდოსკოპიური ან ტრანსეპატიკური ნაღვლის ჩანაცვლება, როგორც წესი, იძლევა სიყვითლის რეგრესიას ან მოხსნას. თუ ეს მეთოდები არ აუმჯობესებს გადარჩენას, პაციენტების ცხოვრების ხარისხი უმჯობესდება.
მეთოდის უპირატესობები:
- ტარდება ადგილობრივი ანესთეზიის ქვეშ (ანუ არ საჭიროებს ზოგად ანესთეზიას)
- გამოცდილ ხელებში დრენაჟის წარმატების მაჩვენებელი 98-100%-ია (რაც აღემატება ენდოსკოპიური მეთოდების ტექნიკურ წარმატებას).
- ნაკლები გართულებები (საჭირო აღჭურვილობით და გამოცდილი პროფესიონალებით).
მეთოდის ნაკლოვანებები:
ენდოსკოპიური დერივაცია ზოგადად სასურველია სხვა მეთოდებთან შედარებით დაბალი ავადობისა და ადრეული სიკვდილიანობის გამო, მაშინაც კი, თუ ქირურგიული შედეგი ნაკლებია. თუმცა, ენდოსკოპიური ტექნიკის ბოლოდროინდელი მიღწევები, კერძოდ ნაღვლის და საჭმლის მომნელებელი ლითონის პროთეზების გამოყენება, კიდევ უფრო გააუმჯობესებს შედეგებს და თუ ეს განცხადება პერსპექტივაშია. დაბოლოს, ქირურგიული წარმოშობის ერთადერთი დარწმუნებული ნიშანი არის პაციენტებში სიმსივნის მქონე პაციენტებში, რომლებსაც აქვთ გადაწყვეტილი რეზექცია და რომლებშიც ინტრაოპერაციული შედეგები იწვევს სამკურნალო ქირურგიის უარყოფას.
- შესრულებულია ფლუოროსკოპიული ხელმძღვანელობით (თუმცა თანამედროვე აღჭურვილობასაშუალებას გაძლევთ შეამციროთ რადიაციის დოზა მინიმალურ ციფრებამდე - ნაკლები ვიდრე კომპიუტერული ტომოგრაფიის ჩატარებისას).
- გარე ან გარე-შიდა ქოლანგიოდრენაჟის დაყენებისას ნაღვლის ნაწილი ჩაედინება სპეციალური პლასტიკური კონტეინერი, რომელიც თან უნდა იქონიოთ 3-დან 14 დღემდე, რაც აუარესებს პაციენტის ცხოვრების ხარისხს.
სტაციონარში ობსტრუქციული სიყვითლის მქონე პაციენტები მოჰყავთ ქირურგიულ/ონკოლოგიურ განყოფილებებში. როგორც წესი, სანაღვლე გზების დეკომპრესიისკენ მიმართული ოპერაციები გადაუდებელია - ე.ი. საკმარისად გადაუდებელი, რათა თავიდან იქნას აცილებული ბილირუბინის ინტოქსიკაციასთან დაკავშირებული გართულებები, მაგრამ ასევე არ არის შესრულებული დაუყოვნებლივ პაციენტის მიღებისთანავე. ჩვეულებრივ, ექიმებს 1-3 დღე აქვთ პაციენტის დამატებითი გამოკვლევისთვის - სიყვითლის (ქვა, სიმსივნე, სტრიქტურა) მიზეზის დადგენა, სისხლში ბილირუბინის დონის განსაზღვრა და სხვა ტესტები, რომლებიც გასათვალისწინებელია ოპერაციისთვის მომზადებისას. .
მეორე თორმეტგოჯა ნაწლავის სიმპტომატური ობსტრუქციის სიხშირე, რომელიც საჭიროებს შემოვლითობას, არის 5%-დან 20%-მდე, სერიიდან გამომდინარე, ამიტომ საეჭვოა სისტემატიურად გამოვავლინოთ ორმაგი დასკვნა დიაგნოზის დროს, მაგრამ ეს რა თქმა უნდა მითითებულია 10%-ში. - ეძახიან შრომისუნარიან პაციენტებს, რომლებსაც აქვთ სიმსივნე არაოპერაციული ლაპაროტომიის დროს. ევოლუციის შემდგომ პერიოდში ჩატარებული ქირურგიული პროცედურის ავადობა და სიკვდილიანობა მაღალია, ახლა თორმეტგოჯა ნაწლავის გვიანი ობსტრუქციის შემთხვევაში შეიძლება გამოყენებულ იქნას ენდოსკოპიური ან რადიოლოგიურად დიდი ლითონის მეტალის პროთეზები.
პაციენტს ეხსნება ოპერაციის მიზანი, მისი რისკები და შესაძლო გართულებებიხელი მოაწერა ნებაყოფლობით ინფორმირებულ თანხმობას პროცედურაზე. წინა დღეს ნებადართულია მსუბუქი ვახშამი, ჩარევის დღეს - შიმშილი.
პერკუტანული ტრანსჰეპატური დრენაჟი პანკრეასის და ნაღვლის სადინარების კიბოს დროს.
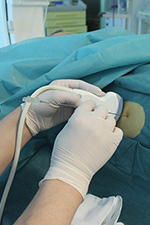 პერკუტანული ტრანსჰეპატური ქოლანგიოდრენაჟის (PCCD) და სტენტირების ოპერაციები ტარდება სპეციალურად აღჭურვილ რენტგენოლოგიურ საოპერაციო ოთახში.
პერკუტანული ტრანსჰეპატური ქოლანგიოდრენაჟის (PCCD) და სტენტირების ოპერაციები ტარდება სპეციალურად აღჭურვილ რენტგენოლოგიურ საოპერაციო ოთახში.
ეს თორმეტგოჯა ნაწლავის ლითონის პროთეზები ფასდება, მაგრამ ადრეული შედეგები მოკლევადიან პერსპექტივაში ჩანს. ღვიძლის გარეთა ქოლანგიოკარცინომა, ე.ი. ყველა ავთვისებიანი სიმსივნე, რომელიც განვითარდა ნაღვლის სადინრებიდან ღვიძლის ყდის თორმეტგოჯა ნაწლავში, შეადგენს ყველა კიბოს დაახლოებით 5%-ს. საჭმლის მომნელებელი სისტემა. „საავადმყოფოში ობსტრუქცია ყველაზე ხშირად არის სხვა კიბოს მეტასტაზირება, ჰეპატოცელულური კარცინომის გახანგრძლივება ან ვეზიკულის კიბო“. ხშირად დიაგნოზი დაგვიანებულია, ახლა სარგებლობენ ნაღვლის სადინარების რენტგენოლოგიურ გამოკვლევაში ჩატარებული გაფართოების, პროგრესის შეფასების თვალსაზრისით.
ჩარევა ტარდება ადგილობრივი ანესთეზიით, ჩვეულებრივ 20-30 მლ 1% ლიდოკაინის ხსნარი. ჩვენი საავადმყოფოს პირობებში საოპერაციოში ყოველთვის იმყოფება ანესთეზიოლოგ-რეანიმატოლოგი, რომელიც საჭიროების შემთხვევაში ატარებს ინტრავენურ ანესთეზიას.
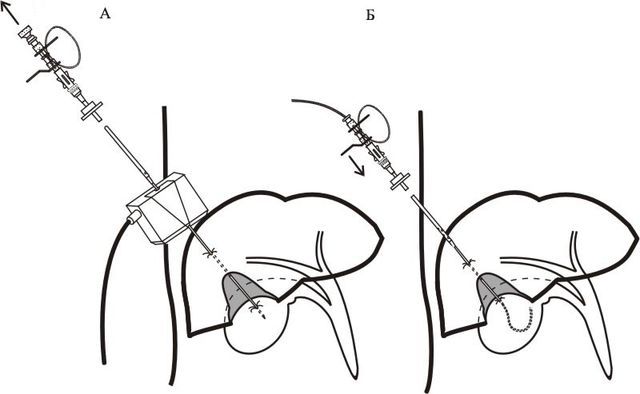
პუნქციის ადგილი შეირჩევა ინდივიდუალურად, ანატომიური სტრუქტურისა და დაბრკოლების ლოკალიზაციის მიხედვით. როგორც წესი, ღვიძლის მარჯვენა წილის სადინარებთან წვდომა ხორციელდება მე-7-მე-8 ნეკნთაშუა სივრციდან მკლავის წინა კუთხიდან პერპენდიკულარულად გამოყვანილი ხაზის გასწვრივ. მარცხენა წილის სადინარებში წვდომა - xiphoid პროცესის ქვემოდან.
სამკურნალო რეზექცია არის ერთადერთი თერაპიული ვარიანტი, რომელიც უზრუნველყოფს გადარჩენის მნიშვნელოვან გაუმჯობესებას, საშუალო გადარჩენით 3 წელი, თუ მოცილება დასრულებულია. სიმსივნის რეზექტირებადობა, ავტორების უმეტესობა იწვევს სხვადასხვა ჩვენებების ფრთხილად შერჩევის პრაქტიკას.
ყოველგვარი მკურნალობის გარეშე, ნაღვლის სადინრის ავთვისებიანი ობსტრუქციის მქონე პაციენტების უმეტესობა იღუპება სიყვითლის დაწყებიდან 3 თვის განმავლობაში. მიუხედავად იმისა, რომ მხოლოდ ქირურგიული მკურნალობა რჩება სამკურნალოდ, ქოლარგიოკარცინომის შემთხვევაში, პაციენტების უმეტესობა არ მუშაობს დაავადების საწყის ეტაპზე. 552 ღვიძლგარე ნაღვლის სადინრის ქოლანგიოკარცინომაში 307 პაციენტში ინტრაუტერიული აქტივობით, თერაპიული რეზექცია ჩატარდა შემთხვევების მხოლოდ 32%-ში.
წვდომის სწორი არჩევანი ყველაზე დიდ გავლენას ახდენს ტექნიკის უსაფრთხოებაზე.
როგორ ხდება სანაღვლე გზების დრენაჟის ოპერაცია?
კანის ანტისეპტიკური ხსნარით დამუშავებისა და ანესთეზიის შემდეგ, პუნქციის ადგილზე კანი იჭრება სკალპელით, რათა ხელი შეუწყოს პუნქციის ნემსის ჩასმას. თავად ნემსის დიამეტრი 1 მმ-ზე ნაკლებია. ულტრაბგერითი ან ფლუოროსკოპიის კონტროლით ტარდება 5-10 სმ სიღრმეზე გაფართოებულ ნაღვლის სადინარში შესვლამდე.
სიმსივნური სიმსივნეების პალიატიური მკურნალობისთვის მკერდიარ არსებობს მონაცემები ლიტერატურიდან, რომლებიც ადარებენ პერსპექტიულად განსხვავებულ ენდოსკოპიური, რადიოლოგიური და ქირურგიული მეთოდებს. არაქირურგიული დრენაჟის მეთოდები ძირითადად ეფუძნება ხანგრძლივ პერკუტანულ დრენაჟს და ენდოპროთეზების რენტგენოლოგიურად ან ენდოსკოპიურად განთავსებას. გრძელვადიანი პერკუტანული დრენაჟი, გარდა ზემოთ განხილული წინასაოპერაციო ინტერესისა, შეიძლება იყოს ქოლესტაზის მკურნალობა, მაგრამ ის ექვემდებარება მექანიკურ გართულებებს, როგორიცაა დრენაჟის მოცილება.
ის ასევე აწესებს შემზღუდველ ზრუნვის მანევრებს და პასუხისმგებელია პაციენტის მნიშვნელოვან დისკომფორტზე, პალიატიური მზრუნველობის მიზნების საწინააღმდეგოდ. პაციენტთა ორი დიდი ჯგუფის შედარება, რომლებსაც მკურნალობდნენ არაქირურგიულად ავთვისებიანი კრუნჩხვის ობსტრუქციისთვის, ერთი ენდოსკოპიური და მეორე პერკუტანულად, ასახავს წინა დასკვნას. ამის საპირისპიროდ, პერკუტანული დრენაჟი, როგორც ჩანს, უფრო ეფექტურია სიყვითლის შესამცირებლად ნაკლები ინფექციური გართულებებით, ხოლო სიკვდილიანობა რენტგენოლოგიურ სერიაში ერთი თვით დაბალი იყო, რაც ალბათ დრენაჟით აიხსნება. საწყისი უფრო სრულყოფილი.
რამდენიმე მილილიტრი არაიონური იოდის შემცველი კონტრასტული აგენტი (omnipak, optirey) შეჰყავთ ნემსით. ეს კეთდება იმისთვის, რომ დარწმუნდეთ, რომ ის შედის ნაღვლის სადინარში და არა ღვიძლის გემებში. წვრილი რბილი გამტარი, რომლის დიამეტრი 0,3 მმ-მდეა, ნემსის სანათურში შეჰყავთ, ნემსი ამოღებულია და დამონტაჟებული გამტარის მეშვეობით შეჰყავთ თხელი პლასტიკური კათეტერი (დიამეტრის 2 მმ-ზე ნაკლები). მისი მეშვეობით შეჰყავთ 20-30 მლ კონტრასტული საშუალება - ე.წ. ქოლანგიოგრაფია.
გარდა იმისა, რომ ეს სერიები არ არის მკაცრად შედარებადი, ეს მონაცემები ლიტერატურიდან შედარებით ძველია და ენდოსკოპიური დრენაჟის ტექნიკა განსაკუთრებით ახლა გაუმჯობესებულია, განსაკუთრებით საკონტროლო ცენტრებში. თუ კვლევა ამჟამად მიმდინარეობს ქ საუკეთესო პირობები, უმეტეს შემთხვევაში შესაძლებელია ორი მავთულის ჩასმა, სტენოზების დაჭიმვა, შემდეგ ორი პროთეზის პარალელურად განთავსება, მარჯვენა და მარცხენა ღვიძლის შერწყმა. ცნობილია, რომ რაც უფრო სრულყოფილია დრენაჟი, მით უკეთესი იქნება მოკლე და გრძელვადიანი შედეგები.
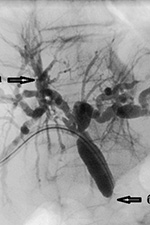 |
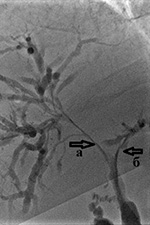
ბრინჯი. 3. პერკუტანული ტრანსჰეპატური ქოლანგიოგრაფია. განსაზღვრულია: პროთეზის ტიპის არჩევასთან დაკავშირებით, ბილიარული ავთვისებიანი სტენოზის პრობლემა განსხვავდება ქვედა ყბის სტენოზის პრობლემისგან. პლასტიკური პროთეზები შეიძლება იყოს სასურველი, როდესაც საქმე ეხება სიცოცხლის ხანგრძლივობის მქონე პაციენტებს, რომლებშიც ზოგჯერ მრავლდება პარალელური პროთეზები. გარდა ამისა, სიმსივნის შემდგომი გაფართოების შემთხვევაში, რომელიც საჭიროებს დამატებით დრენაჟს, შეიძლება გაძნელდეს მისი ლითონის პროთეზები. პირველი პუნქტი არის დარწმუნდეთ, რომ პაციენტს არ გაუმართლა, რომ მას შეუძლია ისარგებლოს მკურნალობისგან ქირურგიული მკურნალობა. სადაც არის ფართო დაზიანებები, მეტასტაზები ან ცუდი პროგნოზული ფაქტორები, შეიძლება ჩაითვალოს მხოლოდ პალიატიური მენეჯმენტი, სიყვითლისა და ქავილის არაქირურგიული მართვა. ყველაზე გონივრული პალიატიური დამოკიდებულება ენდოსკოპიური პროთეზის განთავსებაა. |
 |
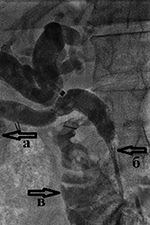
ბრინჯი. 4. კლაცკინის სიმსივნით გამოწვეული ობსტრუქციული სიყვითლის ქოლანგიოგრაფია. მარჯვენა (a) და მარცხენა (b) წილოვანი სანაღვლე გზების გამოხატული შევიწროება განისაზღვრება ქოლანგიოკარცინომის გაჩენის გამო. |
სანაღვლე გზების მჭიდრო შევსება საშუალებას გაძლევთ ზუსტად განსაზღვროთ სანაღვლე გზების ბლოკირების დონე და ხარისხი, მათი გაფართოების ხარისხი, მათი შევსების დეფექტები (ხილულია დიდი კალკულები და ინტრალუმინალური სიმსივნეები), ასევე განსაზღვროთ ტაქტიკა და მეთოდი. შემდგომი მკურნალობა - სანაღვლე გზების დეკომპრესია.
ღვიძლი ასრულებს რამდენიმე ფუნქციას, მათ შორის სიცოცხლის შესანარჩუნებლად საჭირო ნივთიერებების წარმოებასა და შენახვას. ის ებრძვის ტოქსიკურ ნივთიერებებს და თამაშობს როლს ამ გადამუშავებული ტოქსინების აღმოფხვრაში. ის გამოიმუშავებს ნაღველს, რომელიც შეიცავს საკვების მონელებისთვის აუცილებელ ნივთიერებებს. ნაღველი დროებით ინახება ნაღვლის ბუშტში და აღწევს წვრილ ნაწლავში ნაღვლის მთავარი სადინარის მეშვეობით, როგორც წესი, ისეთი სტიმულის საპასუხოდ, როგორიცაა ცხიმიანი საკვების მიღება. დამუშავებული ტოქსიკური ნივთიერებები ნაღველში გადადის.
ეს დამუშავებული ტოქსიკური ნივთიერებები იხსნება, როდესაც ადამიანი ნაწლავებს აცლის. როდესაც "ნაღველი შეფერხებულია, სისხლის წითელი უჯრედები შეიძლება დაგროვდეს" და გამოიწვიოს კანისა და "სხეულის სხვა ლორწოვანი გარსების მოყვითალო შეფერილობა", თვალები და ენის ქვედა მხარე. ნაღვლის ნაკადის შეფერხება ჩვეულებრივ გამოწვეულია ნაღვლის სადინარში კენჭებით. ამ ქვების წარმოშობა შეიძლება იყოს ნაღვლის ბუშტში ან ნაღვლის სადინარებში. ამ კენჭების უმეტესობის მკურნალობა შესაძლებელია ენდოსკოპიური გზით. თუმცა, ქვების მცირე ნაწილი უნდა მოიხსნას ქირურგიულად.
 |
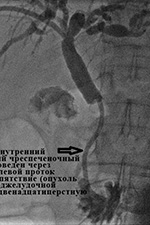
ბრინჯი. 5. ქოლანგიოგრაფია ინტრაჰეპატური ქოლანგიოლითიაზისთვის: ა) ღვიძლის მარჯვენა წილის გაფართოვებულ სანაღვლე სადინრებში 2-3 მმ-მდე ზომის მრავლობითი წვრილი ქვები (ქვები); ნაღვლის ობსტრუქციის სხვა ძირითადი მიზეზებია, კერძოდ, ნაღვლის სადინარების შევიწროება "გამოთვლებით გამოწვეული ანთების, ოპერაციის დროს გამოწვეული ნაღვლის სადინარების დაზიანებების" შედეგად ნაღვლის ბუშტის აბლაცია და ნაღვლის სადინარის, პანკრეასის ან ზედა წვრილი ნაწლავის კიბო, ე.წ. თორმეტგოჯა ნაწლავის ქირურგიული აბლაცია, ამჟამად ერთადერთია წამალიახელმისაწვდომია ამ კიბოსთვის. ეს ოპერაციები, როგორც წესი, დიდი ოპერაციებია. ზოგიერთი ქირურგი ატარებს ნაღვლის დროებით დრენაჟის პროცედურებს ძირითადი პროცედურის ჩატარებამდე, რათა მოხსნას ნაღვლის სადინარის ობსტრუქცია, რომელიც გამოწვეულია კენჭებით, ანთებით ან კიბოთი. |
ნაღვლის სადინრის პირველადი პუნქციის შედეგად მიღებული ნაღველი ხშირად აღებულია კულტურისა და ანტიბიოტიკების მგრძნობელობის შესამოწმებლად. ეს დიდად უწყობს ხელს ობსტრუქციული სიყვითლის ისეთ ხშირ გართულებასთან ბრძოლას, როგორიცაა ქოლანგიტი - ე.ი. ნაღვლის სადინარის კედლის ანთება.
 ბლოკის დონის განსაზღვრის შემდეგ ექიმი სხვადასხვა ფორმის კათეტერებისა და სხვადასხვა სიხისტის გამტარების გამოყენებით ახორციელებს დაბრკოლების რეკანალიზაციას (გამტარი სტრიქტურიდან ან გარედან გამოწნეხილი ქოლედოქი გადადის წვრილ ნაწლავში). პლასტმასის მილი, რომლის დიამეტრი დაახლოებით 3 მმ-ია, გამტარის მეშვეობით შეჰყავთ ნაწლავში, რათა აღდგეს ნაღვლის გადინება. დიდი თანხახვრელები - დრენაჟი.
ბლოკის დონის განსაზღვრის შემდეგ ექიმი სხვადასხვა ფორმის კათეტერებისა და სხვადასხვა სიხისტის გამტარების გამოყენებით ახორციელებს დაბრკოლების რეკანალიზაციას (გამტარი სტრიქტურიდან ან გარედან გამოწნეხილი ქოლედოქი გადადის წვრილ ნაწლავში). პლასტმასის მილი, რომლის დიამეტრი დაახლოებით 3 მმ-ია, გამტარის მეშვეობით შეჰყავთ ნაწლავში, რათა აღდგეს ნაღვლის გადინება. დიდი თანხახვრელები - დრენაჟი.
ეს წინასაოპერაციო პროცედურები შეიძლება ჩატარდეს ენდოსკოპიური გზით ან რენტგენის ან ღვიძლის მეშვეობით ვიზუალიზაციის სხვა ფორმების ქვეშ. თუმცა, სხვა ქირურგები თვლიან, რომ დროებითი ნაღვლის დრენაჟის პროცედურები არ არის საჭირო და რომ პროცედურა უნდა ჩატარდეს უშუალოდ, და ჩვენ მხოლოდ რანდომიზებულ კლინიკურ კვლევებში მოვიძიეთ ამის შესახებ მონაცემები. სწორად გაკეთებისას, მიაწოდეთ საუკეთესო მონაცემები. ამ მიმოხილვაში ჩვენ ჩავრთეთ ექვსი კვლევა 510 პაციენტით. კვლევებში ჩართული პაციენტების რაოდენობა 40%-დან მერყეობდა.
იგი განლაგებულია ისე, რომ სადრენაჟო ხვრელები იყოს დაბრკოლების წინ და მის შემდეგ. ამრიგად, ნაღველი ობსტრუქციის წინ ხვდება სადრენაჟო მილში და ხვრელების შემდეგ გამოდის ნაწლავში.
პირველი 2-3 დღის განმავლობაში პლასტმასის ჩანთა უერთდება დრენაჟის გარე ბოლოს (ნეკნთაშუა სივრცეში). ეს საშუალებას გაძლევთ აღმოფხვრას ჭარბი ნაღველი სადინარებში და აკონტროლოთ (დროულად გამოავლინოთ) შესაძლო გართულებები, როგორიცაა ჰემობილია - სისხლდენა ნაღვლის სადინარებში.
ყველა კვლევა იყო მიკერძოების მაღალი რისკის ქვეშ, რაც იმას ნიშნავს, რომ კვლევებმა შეიძლება გადააჭარბოს სარგებელი და შეაფასოს რისკები. რომ n არ იყო მნიშვნელოვანი განსხვავებები ორ ჯგუფს შორის სიკვდილის რისკის დონეზე. სერიოზული გართულებების სიხშირე უფრო მაღალია იმ პაციენტებში, რომლებსაც ჩაუტარდათ პრეოპერაციული ბილიარული დრენაჟი, ვიდრე უშუალოდ მომუშავე პაციენტებში. არცერთ კვლევაში არ იყო მოხსენებული ცხოვრების ხარისხი, არ იყო მნიშვნელოვანი განსხვავება ორ ჯგუფს შორის საავადმყოფოში ყოფნის დროს და არც ერთ კვლევაში არ იყო მოხსენებული ხარჯები. ამჟამად არსებული საუკეთესო მტკიცებულება არ ამართლებს ბილიარული დრენის რუტინულ გამოყენებას დიდ ოპერაციამდე პაციენტებში, რომლებსაც აქვთ ბილიარული ობსტრუქცია.
თუ დაბრკოლება ვერ გადალახავს, მაშინ დრენაჟი რჩება მხოლოდ გარე გადინებამდე, რათა შემცირდეს სისხლში ბილირუბინის დონე და მისი ტოქსიკური ეფექტი. ასეთ შემთხვევებში პაციენტს უწევს ნაღვლის დალევა (წვენთან ან წყალთან ერთად), ვინაიდან მასთან ერთად იკარგება საჭირო სითხე და მიკროელემენტები, რომლებიც აუცილებელია უკვე გამოფიტული ორგანიზმისთვის. რამდენიმე დღის შემდეგ, როდესაც ნაღვლის სადინარის კედლის ანთება და შეშუპება ჩაცხრება, როგორც წესი, მეორე მცდელობა ხდება დაბრკოლების გავლა. მას შემდეგ, რაც დრენაჟი სასურველ მდგომარეობაშია მოთავსებული, იგი კანზე ფიქსირდება ნაკერით, რაც ამცირებს მისი გადაადგილების რისკს.
ნაღვლის რეგულარული დრენაჟი არ უნდა იყოს დაფინანსებული და შეიძლება გამოიწვიოს სამართალწარმოება. ასევე შეიძლება საჭირო გახდეს კარგად შემუშავებული ცდების ჩატარება სისტემატური შეცდომებისა და შემთხვევითი შეცდომების დაბალი რისკით. ამჟამად არ არის საკმარისი მტკიცებულება ობსტრუქციული სიყვითლის მქონე პაციენტებში ნაღვლის პრეოპერაციული რუტინული დრენაჟის მხარდასაჭერად ან თავიდან ასაცილებლად. სანაღვლე გზების წინასაოპერაციო დრენაჟმა შეიძლება გაზარდოს სერიოზული დაავადების სიხშირე გვერდითი მოვლენები. ამრიგად, ნაღვლის საოპერაციო წინასაოპერაციო რუტინული დრენაჟის უსაფრთხოება დადგენილი არ არის.
მკურნალობა ბილირუბინის დონის შემცირების შემდეგ. სანაღვლე გზების დრენაჟის მოვლა.
 დრენაჟის წარმატება დიდწილად დამოკიდებულია საავადმყოფოში ინსტრუმენტების მთელი ასორტიმენტის ხელმისაწვდომობაზე და ქირურგიის გამოცდილებაზე, რომელიც ახორციელებს ინტერვენციას. ჩვენს განყოფილებაში გარე-შიდა დრენაჟის წარმატება ნაწლავში ნაღვლის ნორმალური გავლის აღდგენით არის 98-99%.
დრენაჟის წარმატება დიდწილად დამოკიდებულია საავადმყოფოში ინსტრუმენტების მთელი ასორტიმენტის ხელმისაწვდომობაზე და ქირურგიის გამოცდილებაზე, რომელიც ახორციელებს ინტერვენციას. ჩვენს განყოფილებაში გარე-შიდა დრენაჟის წარმატება ნაწლავში ნაღვლის ნორმალური გავლის აღდგენით არის 98-99%.
წინასაოპერაციო ბილიარული დრენაჟი არ უნდა იქნას გამოყენებული პაციენტებში, რომლებსაც ესაჭიროებათ ობსტრუქციული ოპერაცია სიყვითლის გამო, რანდომიზებული კლინიკური კვლევების მიღმა. ობსტრუქციული სიყვითლის მქონე პაციენტები განიცდიან სხვადასხვა პათოფიზიოლოგიურ ცვლილებებს, რომლებიც გავლენას ახდენენ ღვიძლზე, თირკმელებზე, გულსა და იმუნურ სისტემაზე. საკმაო კამათი არსებობს პაციენტისთვის სანაღვლე გზების ობსტრუქციის დროებითი მოცილების პოტენციურ სარგებელთან დაკავშირებით საბოლოო ძირითადი ქირურგიული პროცედურის დაწყებამდე.
ობსტრუქციული სიყვითლის მქონე პაციენტებში ნაღვლის წინასაოპერაციო დრენაჟის უპირატესობებისა და რისკის შესაფასებლად წინასაოპერაციო არაბილალური დრენაჟის წინააღმდეგ. დოკუმენტის ძიების სტრატეგია. ჩვენ შევადარეთ ყველა რანდომიზებული კლინიკური კვლევა ქირურგიული ოპერაციაობსტრუქციული სიყვითლე ნაღვლის წინასაოპერაციო დრენაჟით ან მის გარეშე, ზომის, ენისა და გამოცემის სტატუსის მიუხედავად.
იმ შემთხვევაში, როდესაც სისხლში ბილირუბინის დონის შემცირების შემდეგ შესაძლებელია რადიკალური ქირურგიული ჩარევის ჩატარება (ანუ ობსტრუქციული სიყვითლის ძირეული მიზეზის სრულად აღმოფხვრა), დრენაჟი ამოღებულია ამ ოპერაციის დროს ან მის შემდეგ. იმ შემთხვევებში, როდესაც პროცესი არაოპერაციულია, დრენაჟი იბლოკება რამდენიმე დღის შემდეგ და რჩება პაციენტთან მუდმივად. ის აუცილებლად უნდა დაიბანოთ - დღეში ერთხელ, დრენაჟში 20 მლ მარილიანი ხსნარის შეყვანით. ეს კეთდება იმისათვის, რომ თავიდან იქნას აცილებული მისი სწრაფი „დაბლოკვა“ ნაღვლის მარილებით ან ე.წ „შლამით“ - სქელი ნაღველით. პაციენტებს ენიშნებათ მედიკამენტები, რომლებიც "ათხელებენ" ნაღველს, როგორიცაა ურსოზანი. მიუხედავად ყველა ამ ზომებისა, დრენაჟი უნდა შეიცვალოს ყოველ 4-6 თვეში ერთხელ. ეს ხდება საკმაოდ სწრაფად, ვინაიდან არ არის საჭირო სანაღვლე გზების განმეორებითი პუნქცია და სადრენაჟო არხი უკვე ჩამოყალიბებულია.
თუმცა, პაციენტში უცხო სხეულის დიდი ხნის განმავლობაში ყოფნაც კი, თუნდაც ეს იყოს თხელი პლასტმასის მილი ჩანთის გარეშე, იწვევს ფსიქოლოგიურ დისკომფორტს და ამცირებს ცხოვრების ხარისხს. თავისთავად, დრენაჟი შეიძლება გადაადგილდეს, გამოიწვიოს ანთება, როდესაც საკვები მისი ღიობებით ნაწლავიდან ნაღვლის სადინარებში შედის; ნაღვლის შესაძლო "გაჟონვა" გარე სადრენაჟო არხიდან და ტანსაცმლის დაბინძურება.
სანაღვლე გზების სტენტირება ობსტრუქციული სიყვითლის დროს.
ამ გართულებების თავიდან აცილების მიზნით, არაოპერაციული ავთვისებიანი პროცესის მქონე პაციენტებში (ზოგიერთ შემთხვევაში და ობსტრუქციული სიყვითლის სხვა მიზეზებით) შემუშავდა ნაღვლის სადინარის სტენტირების ოპერაცია. ფაქტობრივად, ეს არის დრენაჟის ოპერაციის ლოგიკური გაგრძელება და, თუ შესაძლებელია, კეთდება სტაბილური პაციენტის მიერ გადარჩენის დამაკმაყოფილებელი პროგნოზით.
ნაღვლის სადინრების სტენტირება ჩვეულებრივ ტარდება დრენაჟის ოპერაციიდან 1-4 კვირის შემდეგ, ბილირუბინის დონის შემცირების დინამიკის შეფასების და პაციენტის მომზადების შემდეგ. იგი ხორციელდება იმავე დაშვების საშუალებით - არსებული დრენაჟის მეშვეობით ნაწლავში შეჰყავთ თხელი გამტარი, რის შემდეგაც იღებენ სანიაღვრე მილს. ამ გამტარის გასწვრივ ჩასმულია სპეციალური ბუშტი, რომელიც განლაგებულია სტრიქტურაში (კეთილთვისებიანი ან ავთვისებიანი) და იხსნება ერთი წუთის განმავლობაში ნაღვლის საერთო სადინრის „პლასტიკისთვის“ - ე.ი. მისი გაფართოება მასში ბადისებრი ლითონის სტრუქტურის - სტენტის ჩასმის შესაძლებლობისთვის.
გახსნილი ბუშტის დიამეტრი 6-8მმ. ბუშტს ხსნიან და აშორებენ და იმავე მავთულის მეშვეობით ათავსებენ სტენტს.


სტენტის ზომა დგინდება წინასწარ, ჩატარებული ქოლანგიოგრაფიის მიხედვით. თანამედროვე სტენტების უმეტესობა დაფარულია სპეციალური მასალით (ის გარედან ქსოვილს ჰგავს). ასეთ სტენტებს „გრაფტებს“ უწოდებენ და მის მეშვეობით „სიმსივნური ზრდის“ გაცილებით დაბალი პროცენტია – და აქედან გამომდინარე, ობსტრუქციული სიყვითლის რეციდივი.
სტენტი (როგორც ბუშტი) შემოხვეულია სპეციალურ მიწოდების სისტემაზე, რომელიც საკმარისად თხელია და არ საჭიროებს არხის დამატებით გაფართოებას, რომელიც ადრე შეიცავდა დრენაჟს.
სტენტი იჭრება და იხსნება ისე, რომ დაიხუროს სტრიქტურა, მაგრამ არ დაბლოკოს დარჩენილი ნაღვლის სადინრები.

საჭიროების შემთხვევაში, ბალონისა და სტენტის გახსნის დროს გამოიყენება ინტრავენური ანესთეზიის დამატება. სტენტის დაყენების შემდეგ პაციენტს რამდენიმე დღის განმავლობაში აკვირდებიან ქირურგიული განყოფილების პირობებში, შემდეგ დარწმუნდებიან, რომ გართულებები არ არის, გაწერენ მკურნალობის გასაგრძელებლად (ქიმიოთერაპია, სხივური თერაპია, ფოტოდინამიკური თერაპია) სპეციალიზებული დაწესებულება ან საცხოვრებელი ადგილი (სიმპტომური თერაპია).
ობსტრუქციული სიყვითლე არის ოპერაციის ფასი, სადაც კეთდება სანაღვლე გზების დრენირება და სტენტირება.
პეტერბურგის უმეტეს საავადმყოფოებში მინიმალური ინვაზიური ოპერაციები ტარდება ფასიანი, რადგან. მოითხოვს საკმაოდ ძვირადღირებულ სახარჯო მასალას და გამოცდილი სპეციალისტების ხელმისაწვდომობას. No40 საქალაქო საავადმყოფო სანქტ-პეტერბურგის მაცხოვრებლებს აძლევს შესაძლებლობას, განახორციელონ ასეთი ოპერაციები უსასყიდლოდ, სავალდებულო სამედიცინო დაზღვევის პროგრამის ფარგლებში მაღალტექნოლოგიური სპეციალიზებული სამედიცინო მომსახურების კვოტების მიხედვით.
ნაღვლის ბუშტისა და მისი მიმდებარე ორგანოების ბევრმა დაავადებამ, როგორიცაა ქოლელითიაზი და სიმსივნე, შეიძლება გამოიწვიოს სადინრების შეკუმშვა. ეს იწვევს ნაწლავის ღრუში ნაღვლის ნაკადის დარღვევას და ობსტრუქციული სიყვითლის გაჩენას. ეფექტური გზაჯანმრთელობისა და სიცოცხლისთვის ამ საშინელი მდგომარეობის შესაჩერებლად არის ნაღვლის ბუშტისა და სადინარების ქირურგიული დრენირება.
მექანიკური ან სხვა სიტყვებით რომ ვთქვათ ღვიძლქვეშა სიყვითლე არის საჭმლის მომნელებელი ტრაქტის და დაავადებების სერიოზული გართულება. მუცლის ღრუდა პირდაპირი მითითება ნაღვლის ბუშტის დრენაჟისთვის. პათოლოგიური პროცესი შედგება ნაღვლის ბუშტიდან თორმეტგოჯა ნაწლავის სანათურში ნაღვლის გადინების დარღვევაში. ეს იწვევს სისხლში ბილირუბინის შემცველობის ზრდას და, შედეგად, ორგანიზმის ინტოქსიკაციას.
ღვიძლქვეშა სიყვითლე შეიძლება მოხდეს ნებისმიერ ასაკში და იყოს როგორც კეთილთვისებიანი, ასევე ავთვისებიანი.
ყველაზე გავრცელებული მექანიკური ობსტრუქცია სიმსივნეების და ქოლელითიაზიის გამო.
ვიდეოში ექიმი საუბრობს ნაღვლის ბუშტის გავრცელებულ დაავადებებზე, მკურნალობის მეთოდებსა და პათოლოგიების შედეგებზე.
დრენაჟის სახეები
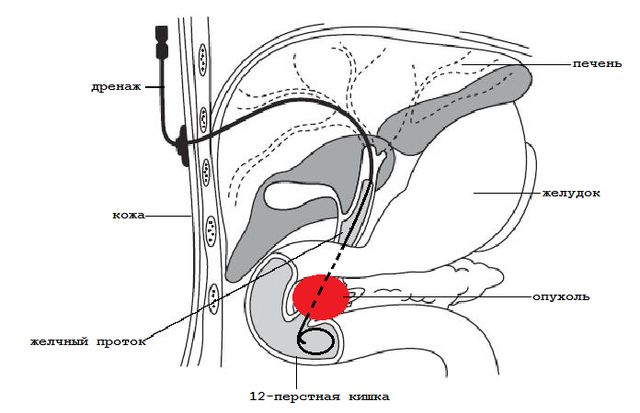
შემთხვევების აბსოლუტურ უმრავლესობაში სიმპტომების დროებით ან სამუდამოდ აღმოსაფხვრელად გამოიყენება სპეციალური ტიპის ქირურგიული ჩარევა - სანაღვლე გზებისა და ბუშტის დრენირება.
ამ ქირურგიული ჩარევის შემდეგი ტიპები არსებობს:
- გარეგანი - შარდის ბუშტის შიგთავსის გადინება ხდება სპეციალურად დამონტაჟებული გამტარების მეშვეობით გარე მიმღებში.
- გარეგანი-შიდა - ნაღვლის უმეტესი ნაწილი ექიმის მიერ წარმოქმნილი არხით ხვდება ნაწლავში, ხოლო დარჩენილი შიგთავსი გარე მიმღებამდე მიდის.
- შიდა დრენაჟი - მასთან ქირურგიულად ყალიბდება სადინრის ენდოპროთეზი, რომელიც უზრუნველყოფს ნაღვლის ნორმალურ გამოსვლას.
მკურნალობის მეთოდის არჩევანი დამოკიდებულია პათოლოგიური პროცესის ბუნებაზე, ასაკზე, თანმხლებ დაავადებებზე და პაციენტის გულ-სისხლძარღვთა სისტემის მდგომარეობაზე.
ეს არის პაციენტების შემდგომი ოპერაციისთვის მომზადების ერთ-ერთი მეთოდი. ჩარევა დაბალტრავმულია, არ საჭიროებს სპეციალურ მომზადებას და შეიძლება ჩატარდეს პაციენტთა ნებისმიერ ჯგუფში.
ამ ტექნიკის უპირატესობებში შედის შარდის ბუშტის შიგთავსის, ჩირქისა და სისხლის ნაკადის კონტროლის უნარი. კათეტერის საშუალებით შესაძლებელია კისტოზური ღრუს და სადინარების ამორეცხვა ანტისეპტიკური ხსნარებით ანთებითი პროცესის აღმოსაფხვრელად. დრენაჟის დამონტაჟების მიზნით ჩატარებული ქირურგიული დაშვების საშუალებით ასევე შესაძლებელია ქვების მოცილება, აგრეთვე სადინრების სანათურის შევიწროებული ნაწიბურების ამოკვეთა.
მეთოდის უკუჩვენებებია:
- სისხლის შედედების დარღვევა, თრომბოციტების დონის დაქვეითება 50 გ/ლ-ზე ქვემოთ.
- ასციტები, ღვიძლის მძიმე უკმარისობა.
- ავთვისებიანი ნეოპლაზმის ფართო, მრავლობითი მეტასტაზები.
- ღვიძლის ჰიპერვასკულარული სიმსივნეების არსებობა კათეტერის გზაზე.
ქირურგიული ჩარევის შემდეგ აუცილებელია სადრენაჟო მილის მუდმივი მონიტორინგი. პირველ დღეს კათეტერი უნდა ჩამოიბანოთ ფიზიოლოგიური ხსნარით ნოვოკაინისა და ჰეპარინის ნარევით.
მომდევნო დღეებში თრომბის მოცილებისა და ობსტრუქციის თავიდან ასაცილებლად ყოველდღიურად 20 მლ ფიზიოლოგიური ხსნარი შეჰყავთ დრენაჟის სანათურში. მწვავე პერიოდის შეწყვეტისა და ზოგადი მდგომარეობის გაუმჯობესების შემდეგ, ექიმებს შეუძლიათ განახორციელონ ოპერაციის შემდეგი ეტაპი, რომელიც მიზნად ისახავს შარდის ბუშტის შიგთავსის ნორმალური გავლის აღდგენას ნაწლავში.
პაციენტები, რომლებმაც გაიარეს სანაღვლე გზების გარეგანი დრენაჟი, პერიოდულად უნდა გაიარონ გამოკვლევა, განსაზღვრონ ბილირუბინის და სისხლის ელექტროლიტების დონე. ორგანიზმიდან დიდი რაოდენობით ნაღვლის მოცილებამ შეიძლება გამოიწვიოს ჰიპონატრიემია და ზოგადი მდგომარეობის გაუარესება.
გარე-შიდა და შიდა დრენაჟი
სანაღვლე გზების შიდა დრენაჟი ტარდება როგორც პალიატიური მკურნალობა მოწინავე ონკოპათოლოგიის მქონე პაციენტებისთვის. ამ შემთხვევაში მონტაჟდება მუდმივი ენდოპროთეზი, რომელიც უზრუნველყოფს ნაღვლის ნორმალურ გადინებას ნაწლავის ღრუში.
ყველაზე ეფექტურია დრენაჟის გარე-შიდა ტიპი. ამ ტიპის ოპერაციით, შესაძლებელი რჩება მილის გამტარიანობის კონტროლი, დრენაჟის ამორეცხვა ანტისეპტიკური ხსნარებით. გარდა ამისა, ნაღვლის უმეტესი ნაწილი არ გამოიყოფა, მაგრამ შედის თორმეტგოჯა ნაწლავში სპეციალური ანასტომოზის საშუალებით, რითაც ხელს უშლის ელექტროლიტური დარღვევების წარმოქმნას.
კათეტერის განთავსება შესაძლებელია როგორც ენდოსკოპიური, ასევე პერკუტანული ტრანსჰეპატური დრენაჟით. ტექნიკის არჩევანი დამოკიდებულია პათოლოგიური პროცესის ლოკალიზაციაზე, რამაც გამოიწვია ნაღვლის გადინების დარღვევა.
ამ ქირურგიული ჩარევის წყალობით შესაძლებელია პაციენტის უკეთ მომზადება ძირითადი ოპერაციისთვის (კენვების, სიმსივნეების მოცილება), ხოლო პალიატიური მკურნალობის შემთხვევაში პაციენტების სიცოცხლის 1 წლამდე გახანგრძლივება.
როგორ კეთდება ოპერაცია
ქოლედოხის ქირურგიული გარე დრენაჟი მარტივი პროცედურაა, რომლის ხანგრძლივობა საშუალოდ 1,5-2 საათია. სპეციალური მომზადება არ არის საჭირო, პროცედურა შეიძლება ჩატარდეს როგორც გადაუდებელ პირობებში, ასევე დაგეგმილის მიხედვით.

ოპერაცია ტარდება რამდენიმე ეტაპად:
- დაგეგმილი ჩარევის წინა დღეს აუცილებელია სისხლის საერთო ანალიზისა და კოაგულოგრამის ჩაბარება სისხლის კოაგულაციის სისტემის შესაფასებლად.
- ოპერაციის დღეს დაგეგმილ პაციენტებს ენიშნებათ ანტიბიოტიკოთერაპია ინფექციური გართულებების თავიდან ასაცილებლად. თავად ჩარევის დროს პაციენტი რჩება გონზე. ტკივილგამაყუჩებლები და სედატიური საშუალებები სისხლში ხვდება დამონტაჟებული ვენური კათეტერის მეშვეობით.
- დრენაჟის მონტაჟი ხორციელდება რენტგენის ოთახის პირობებში. მას შემდეგ, რაც პაციენტი საოპერაციო მაგიდაზე იქნება, მას დაუკავშირდება მოწყობილობა, რომელიც მონიტორინგს უწევს არტერიულ წნევას, პულსს და სხვა სასიცოცხლო ნიშანს და დაინერგება კონტრასტი საოპერაციო არეალის უკეთ ვიზუალიზაციისთვის.
- კონტრასტული აგენტის ინექციის შემდეგ ეკრანზე მიღებული რენტგენის გამოსახულების კონტროლის ქვეშ, ქირურგი შეჰყავს ადგილობრივი საანესთეზიო ხსნარი ღვიძლის მიდამოში, რის შემდეგაც კათეტერი შეჰყავთ მცირე ჭრილობის მეშვეობით დაბლოკილ სანაღვლე გზებზე, ზემოთ. ჩახშობის ადგილი.
- კათეტერი გარეცხილია სტერილური ფიზიოლოგიური ხსნარით თავისუფალი დასასრულიგამოყვანილია, იკერება კანზე და უერთდება ნაღვლის მისაღებად სპეციალურ პარკს.
- ამ პროცედურის შემდეგ პაციენტი გადაჰყავთ პალატაში შემდგომი დაკვირვებისთვის.
ინტერვენციის დროს შიდა დრენაჟის დამონტაჟების მითითებით, დრენაჟის მილის გარდა, რომელიც ნაღველს გამოჰყავს, თორმეტგოჯა ნაწლავში დამონტაჟებულია ენდოპროთეზი, რათა უზრუნველყოს ნაღვლის გადინება ქოლედოქიდან, ქვის მიერ მისი ბლოკირების ადგილის ზემოთ. . მომავალში, დროებითი მილი, რომლითაც ნაღველი მიედინება გარეთ, ამოღებულია და შიგთავსის გადინება ხდება ჩანერგილი ენდოპროთეზის გასწვრივ.
მუდმივი დრენაჟები დამზადებულია ლითონის, პოლიეთილენის და სხვა არარეაქტიული პოლიმერებისგან. სპეციალისტები უპირატესობას ანიჭებენ მეტალის პროთეზებს, რადგან მათ აქვთ უფრო ხანგრძლივი მომსახურების ვადა.
ოპერაციის წარმატება დიდწილად დამოკიდებულია დიაგნოსტირებულ პათოლოგიაზე, ნაღვლის საერთო სადინრის შევიწროების ადგილზე და საშუალოდ 90%-ს შეადგენს. დანარჩენი პაციენტები ახერხებენ ნაწილობრივი დეკომპრესიის მიღწევას, რაც ასევე მნიშვნელოვნად აუმჯობესებს მათი ცხოვრების ხარისხს.