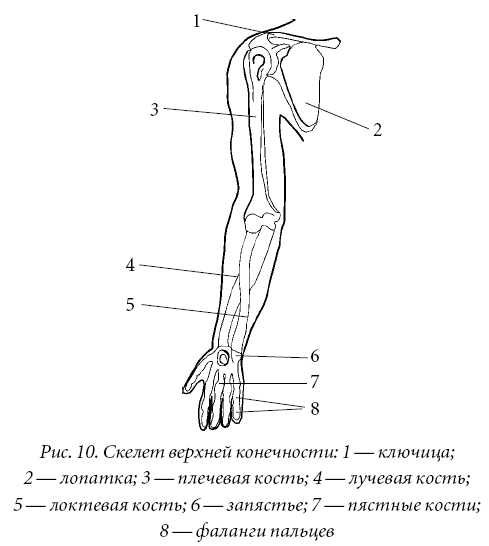
Rameno, to je tá časť Horná končatina zodpovedajúce ramenná kosť. Predlaktie je časť hornej končatiny ohraničená hore lakťovým kĺbom a dole zápästím.
Táto anatomická štruktúra predlaktia umožňuje posúvať rádius okolo lakťovej kosti smerom von (supinácia) a dovnútra (pronácia).
PREDSLOV / ČO som; pl. rod. koho, dátum. ktorých; porov. Anat. Časť paže od lakťového kĺbu po zápästie. Vľavo, vpravo str Svaly, kosti predlaktia. Prestávka, sadra str Modrina predlaktia.
Humerus je kosť, ktorá sa nachádza medzi lakťom a ramenným pletencom. Predlaktie - od zápästia po lakeť. Rameno - od lakťa po ramenný kĺb. Predlaktie je na úplne inom mieste, ako som si myslel, že táto časť ramena má názov a nepredpokladá.
Všetci vieme, kde sa náš lakeť nachádza. Preto sú kosti pod lakťom predlaktia. ramenný opasok - ramenného kĺbu. Myslím, že tam, kde sa spája ramenný kĺb ruky s ramenná kosť- toto je rameno, pod kĺbom je predlaktie, hore je ramenný pás.
Koža zadnej časti predlaktia je hrubšia, dá sa ľahko zložiť, má vlasovú líniu. Zlomeniny kostí predlaktia sú jedným z najčastejších zranení, nie je to však prekvapujúce, pretože kosti tejto časti tela nie sú hrubé, a preto sú dosť krehké.
Pozri tiež: Ako napumpovať predlaktie. Svaly predlaktia (obr. 2) sa delia na dve skupiny: predné - flexory a pronátory (svaly, ktoré otáčajú dlaňou nadol) a zadné - extenzory a podpery klenby (svaly, ktoré otáčajú dlaňou nahor).
Kde sa nachádza predlaktie?
Krvné zásobenie predlaktia zabezpečujú radiálne a ulnárne tepny (koncové vetvy brachiálnej tepny). Tvoria ich svalové skupiny – flexory a extenzory predlaktia, ruky a prstov. V dolnej polovici prednej plochy predlaktia sú viditeľné dve priehlbiny zodpovedajúce radiálnym a ulnárnym drážkam predlaktia, ako aj obrysy šliach flexorov.

Medzi nimi v strede je stredná žila predlaktia (v. mediana antebrachii). Za v podkoží sú povrchové cievy a zadný kožný nerv predlaktia (n. cutaneus antebrachii post.).
Povrchová vrstva obsahuje ulnárny ohýbač ruky (m. flexor carpi ulnaris), ktorý je pripevnený k pisiformnej kosti (os pisiforme) a tvorí ulnárny okraj predlaktia. Znalosť topografie tohto svalu má veľký význam pri prístupe k ulne, lakťovému nervu a lakťovej tepne.
Zadná svalová skupina pozostáva z povrchových a hlbokých vrstiev. Všetky svaly povrchovej vrstvy začínajú od vonkajšieho epikondylu ramena a od proximálnej časti fascie predlaktia.
Prechádzajú nimi cievy a nervy predlaktia. Radiálny nerv dáva vetvy m. brachioradialis a jeho hlboká vetva, perforujúca m. supinátor, ide do zadnej časti predlaktia a inervuje všetky extenzory.

Náhla bolesť v predlaktí môže zneschopniť každého.
Povaha bolestivého syndrómu, ktorý sa vyskytuje v predlaktí, závisí od toho, čo presne spôsobilo jeho prejav.
BOLESTI KĹBOV odídu NAVŽDY! Kŕč je prudká mimovoľná kontrakcia ktoréhokoľvek svalu predlaktia alebo svalovej skupiny. Táto patológia najčastejšie postihuje svaly dolných končatín najmä holene.
Kŕče v predlaktí sú charakterizované veľmi silnou a výraznou bolesťou v hornej končatine, ktorou pacient trpí len veľmi ťažko.

Keď sú svaly natiahnuté, pacient má opuch mäkkých tkanív predlaktia, vďaka čomu sa rameno môže výrazne zväčšiť.
Oblasť vnútorného povrchu predlaktia - kde je táto oblasť?
Súčasne sa bolesť v oblasti predlaktia výrazne zvyšuje pri aktívnych pohyboch rúk, najmä sa prejavuje v zápästí.
Zranenia kostí predlaktia
Ale v každom prípade bolesť vždy vyžaruje do predlaktia. V tomto bode už bolesť nie je lokalizovaná v zápästí alebo lakťovom kĺbe, ale zachytáva aj predlaktie. Prvými príznakmi tohto ochorenia sú pocit necitlivosti a jemné brnenie v predlaktí a dlani, ktoré následne prechádza do pálenia a silná bolesť niekedy vyžarujúce do končekov prstov.

Príčinou silnej bolesti v predlaktí môže byť výrazné zúženie alebo takmer úplné zablokovanie tepien horných končatín človeka.
Z tohto dôvodu vzniká syndróm silnej bolesti v predlaktí, ktorého intenzita sa zvyšuje s vývojom ochorenia.

Zároveň v pokojnom stave môže byť prekrvenie predlaktia a rúk pacienta takmer na normálnej úrovni.
Okrem toho pri palpácii oblasti predlaktia pacient zvyčajne pociťuje dosť silnú bolesť.
Epifýza rádia a lakťovej kosti sú vystužené väzivami a diafýza je spojená medzikostnou membránou. Vo vonkajšom fasciálnom lôžku je vonkajšia skupina svalov: brachioradialisový sval, dlhý a krátky radiálny extenzor zápästia.
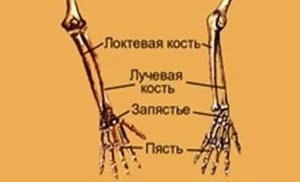
Predlaktie (antebrachium) - stredný segment hornej končatiny. Inervácia predlaktia sa vyskytuje v dôsledku vetiev stredného, radiálneho a ulnárneho nervu.
Predlaktie je úsek hornej končatiny, ktorý pozostáva z dvoch kostí a je ohraničený dvoma kĺbmi. Školáci si často zamieňajú polohu ramena a predlaktia v ľudskej anatómii. Aby ste pochopili, zvážte štruktúru a funkcie oblasti hornej končatiny, ktorá padá na predlaktie.
Anatómia
Na strednej úrovni školy začínajú študovať priebeh ľudskej anatómie. Ide o veľmi zaujímavý a zároveň rozsiahly odbor biológie, ktorý si vyžaduje kvalitnú asimiláciu vedomostí. Ľudská anatómia je veda, ktorá berie do úvahy štruktúru tela, jeho funkcie a životnú aktivitu vo všeobecnosti.
Model kostry alebo atlas anatómie vám prezradí, kde sa u človeka nachádza predlaktie. Po starostlivom preštudovaní názvu, umiestnenia, typov a účelu kostí je ľahké pochopiť štruktúru hornej končatiny človeka - ruky.
Pohyblivosť kostry zabezpečujú svaly, ktoré sú pripevnené ku kostiam. Vzhľadom na predlaktie, kde je veľa rôznych, môžete pochopiť, ako sa ruka dáva do pohybu. Svalová kontrakcia je podporovaná nervovými impulzmi, ktoré prijímajú nervy umiestnené v predlaktí.
Predlaktie: kde sa nachádza? Fotografia ľudskej kostry
Takže trochu teórie. Anatomický atlas alebo model kostry pomôže odpovedať na otázku, kde je u človeka predlaktie. Kosti predlaktia sú jednou zo súčastí hornej končatiny človeka, ktoré zohrávajú dôležitú úlohu pri pohyblivosti rúk. Pri starostlivom skúmaní obrazu kostry je ľahké zistiť, kde sa nachádza rameno a predlaktie.
Už z názvu tušíte, že predlaktie sa nachádza pod kosťami ramena, predchádza ho a spolu tvorí základ hornej končatiny človeka. Aby sme pochopili anatómiu hornej končatiny, je potrebné študovať kosti, ktoré ju tvoria.
Kosti predlaktia
Časť hornej končatiny - predlaktie, kde sú dve kosti, má pomerne jednoduchú stavbu. Skladá sa z rúrkových dlhých a radiálnych, z ktorých každá má svoje vlastné konštrukčné vlastnosti.
Čo potrebujete vedieť o štruktúre tubulárnych dlhých kostí:
- Pozostávajú z diafýzy, metafýzy a epifýzy. Diafýza - stredná predĺžená časť kosti, ktorá má valcový alebo trojstenný tvar. Metafýza je medzera medzi diafýzou a epifýzou. Epifýza je zhrubnutý koniec potrebný na spojenie s kĺbom.
- Na epifýzach je kĺbový povrch pokrytý kĺbovou chrupavkou.
- Epifýzy, v závislosti od umiestnenia kosti, môžu byť proximálne (horné) a distálne (dolné).
- Je to cez metafyziku a tkanivo chrupavky umiestnené na ňom, rúrkovité kosti rastú do dĺžky.
- Epifýza je hubovitá, zatiaľ čo diafýza je kompaktná.

Telo lakťovej kosti a polomeru má trojstenný tvar, čo znamená, že existujú tri povrchy. Predná časť kosti smeruje dopredu, zadná časť je obrátená dozadu. Umiestnenie tretej strany polomeru a lakťovej kosti je odlišné.
Štruktúra lakťovej kosti
Už sme zistili, že predlaktie je miesto, kde sa nachádzajú dve dlhé tubulárne kosti spojené na oboch stranách s kĺbmi. Tretia strana ulny sa nazýva mediálna a je otočená dovnútra, rovnako ako jej okraje.
Ulna je vo vonkajšej časti paže, ktorá sa nazýva mediálna poloha. Napríklad, ak vezmeme do úvahy končatinu zo strany ľavej a pravej časti, potom ľavé predlaktie obsahuje ulnu vľavo a vpravo - vpravo. Inými slovami, ulna sa nachádza v predlaktí na strane malíčka.

Horná epifýza lakťovej kosti je hrubšia ako proximálna epifýza rádia a je s ňou kĺbovo spojená pomocou zárezu v tvare bloku, ktorý je ohraničený dvoma výbežkami: koronálnym a lakťovým. Na vnútornej strane koronoidného výbežku je radiálny zárez určený pre hlavu polomeru. Spojenie spolu s kĺbovou plochou a chrupavkou tvorí lakťový kĺb, ktorý zabezpečuje flexiu a extenziu predlaktia.
Spodná epifýza je naopak tenšia ako distálna epifýza rádia a je s ňou spojená pomocou kĺbového obvodu a potom prechádza do zápästného kĺbu.
Štruktúra polomeru
Ak je ulna umiestnená mediálne, potom radiálna tretina nie je daná: nachádza sa na vnútornej strane ramena, to znamená, že je umiestnená distálne. Napríklad ľavé predlaktie (kde ulna leží vľavo) obsahuje rádius vpravo. Inými slovami, polomer sa nachádza na strane palca.

Tretia strana polomeru sa nazýva bočná, je otočená smerom von. Horná epifýza pozostáva z hlavy s malou priehlbinou v strede, ktorá je navrhnutá tak, aby sa spojila s kondylom humeru. Distálna epifýza obsahuje na vonkajšej strane ulnárny zárez na spojenie s hlavou ulny.
Spojenie kostí predlaktia
Dôležitú úlohu v anatómii tubulárnych kostí predlaktia zohráva spôsob ich vzájomného spojenia. Kĺby zabezpečujú pohyb polomeru okolo ulny. Kosť sa môže pohybovať smerom dovnútra alebo von, pričom zápästie a lakťový kĺb vždy pôsobia spoločne.

Pri vykonávaní pohybu polomer opisuje oblúk 140 stupňov k ulne. Súčasne sa privádza ruka a rameno, aj keď v miernom pohybe, čo bude celkovo od 220 do 360 stupňov rozsahu pohybu. Práve možnosť takéhoto otáčania umožňuje človeku vykonávať rôzne pohyby hornými končatinami.
Dôležité miesto v spojení kostí predlaktia je obsadené medzikostnou membránou, pozostávajúcou z kolagénových vlákien. Nachádza sa medzi hrebeňmi rádia a lakťovej kosti a drží ich tak, že neobmedzuje pohyb.
Rameno a predlaktie
Pochopenie umiestnenia ramena, fixovaného medzi ľuďmi, prináša zmätok na začiatku štúdia ľudskej anatómie. To, čo každý považoval za rameno, sa v medicíne nazýva ramenný pás. Kde je potom rameno a kde je predlaktie? Rameno - úsek hornej končatiny od ramena po lakťový kĺb, cez ktorý sa spája s kosťami predlaktia.

Rameno je spojené s rádiom bočnou časťou kĺbovej plochy, ktorá má tvar gule. Toto je hlava kondylu humeru. S ulnou je rameno spojené mediálnou časťou, ktorá tvorí blok humeru. Procesy coronoid a olecranon vstupujú do bloku vpredu a vzadu. Nad blokom sú jamy, do ktorých vstupujú procesy pri ohnutí alebo vystretí lakťa.
Svaly predlaktia
Kde má človek predlaktie, na to sme už prišli. Pozrime sa podrobnejšie na to, ktoré svaly sú zapojené do tohto segmentu hornej končatiny. V závislosti od vykonávaných pohybov možno svaly predlaktia rozdeliť na:
- pronátory - zabezpečenie pohybu polomeru dovnútra;
- supinátory - umožňujúce pohyb polomeru smerom von;
- flexory a extenzory ruky;
- ohýbače a extenzory prstov.

Tieto svalové skupiny sú rozdelené do dvoch hlavných kategórií v závislosti od ich polohy: predné a zadné.
Predné svaly predlaktia
Predné svaly, ktoré pohybujú predlaktím, sú tam, kde sa polomer otáča dovnútra. Do skupiny patria aj flexorové svaly. Povrchová vrstva svalového tkaniva predných svalov začína strednou časťou epikondylu ramena. Hlboké svalové vrstvy začínajú na kostiach predlaktia a membráne medzi nimi. Pronátory sú pripevnené k polomeru.
Svalové tkanivo bližšie k ramennej kosti je výraznejšie a v blízkosti zloženia zápästia je zastúpené hlavne šľachami.
Povrchová vrstva predných svalov pozostáva z:
- Pronator round - podieľa sa na ohýbaní predlaktia a tiež prispieva k jeho rotácii dovnútra (dlaň sa otáča nadol).
- Brachioradialisový sval je zapojený do procesu supinácie a pronácie, do flexie predlaktia. Vychádza z ramennej kosti a je fixovaný v distálnom rádiu.
- Radiálny flexor zápästia - podieľa sa na ohýbaní ruky a čiastočne ju otáča dovnútra.
- Palmar dlhý sval- zákruty
- Flexor lakťa zápästia – podieľa sa na uvádzaní kefy do pohybu a ohýba ju.
- Povrchový flexor prstov - podieľa sa na ohýbaní stredných falangov prstov.
Hlbokú vrstvu predných svalov predstavuje dlhý flexor palca, hlboký ohýbač prstov a kvadrátny pronátor. Predlaktie, kde je veľa svalov zapojených do pohybu hornej končatiny, určuje obratnosť a rôznorodosť vykonávaných úkonov.
Chrbtové svaly predlaktia
Zadnú skupinu tvoria supinátory a extenzory. Povrchová vrstva svalového tkaniva pozostáva zo svalov:
- Radiálny dlhý extenzor ruky - podieľa sa na flexii predlaktia v lakti a extenzii zápästia.
- Radiálny krátky extenzor ruky – podieľa sa na predĺžení zápästia a jeho abdukcii.
- Extenzor prstov.
- Extenzor malíčka.
- Extenzor lakťa ruky – podieľa sa na abdukcii zápästia smerom k lakťu a jeho extenzii.
hlboká vrstva chrbtové svaly Predlaktie predstavuje opora klenby, dlhý sval (zúčastňuje sa abdukcie palca), krátky a dlhý extenzor palca a extenzor ukazováka.
Nervy predlaktia
Predlaktie, kde je veľa svalov, je zároveň miestom, kde prechádzajú nervy. Zvážte hlavné nervy nachádzajúce sa v tejto oblasti a ich funkcie:
- Svalovo-kožný - jeho vetvy sa nachádzajú v lakťovom kĺbe, pod ním klesá vo forme kožného laterálneho nervu. Inervuje pokožku predlaktia.
- Medián - vetvy sa nachádzajú v lakťovom kĺbe a v predných svaloch predlaktia. Inervuje kĺby ruky, svaly palca.
- Ulnárny - nachádza sa vedľa ulnárnej tepny, inervuje ulnárny flexor zápästia. Pod ním je rozdelená na vetvy, ktoré inervujú dlaň zvnútra a zvonku.
- Mediálna kožná - inervuje kožu predlaktia, vychádza z mediálneho zväzku.
- Radiálne - hlboká vetva tohto nervu inervuje extenzorové svaly predlaktia.
Zlomeniny kostí predlaktia
Kosti predlaktia sú dosť tenké, v dôsledku čoho sa celkom jednoducho lámu aj pri menších poraneniach.

Zlomeniny predlaktia možno rozdeliť do niekoľkých typov:
- Zlomenina olecranonu - vzniká v dôsledku pádu na lakeť alebo v dôsledku prudkej kontrakcie tricepsu. Je charakterizovaný opuchom s modrastým odtieňom, ostrou bolesťou pri pohybe, deformáciou alebo ovisnutím ruky.
- Poškodenie koronoidného procesu - vzniká v dôsledku pádu na ohnutom lakte. Sťažnosti na opuch, obmedzený pohyb a bolesť.
- Zlomenina proximálnej kosti - príčinou je pád na lakeť v ohnutom stave.
- Zlomenina lakťovej kosti alebo polomeru - vzniká v dôsledku priameho úderu. Hlavnými príznakmi sú opuch, ostré bolesti, obmedzenie pohyblivosti.
- Zlomenina oboch kostí predlaktia - charakterizovaná posunom zlomených kostí a ich konvergenciou.
V prípade zlomenín je mimoriadne dôležité poskytnúť obeti prvú pomoc. Ak je zlomenina otvorená, nepokúšajte sa ju nastaviť sami. Treba mať na pamäti, že dva kĺby sú nevyhnutne imobilizované: zápästie a lakeť. Ak to chcete urobiť, môžete použiť dlahu bez toho, aby ste sa dotkli strany ramena, z ktorej kosť vyčnieva.
Predlaktie je dôležitým segmentom hornej končatiny, poskytuje vysokú pohyblivosť ruky a rôzne vykonávané úkony.
Ľudská ruka pozostáva z niekoľkých oddelení. Jedným z nich je predlaktie. Toto oddelenie ľudského tela vykonáva mnoho dôležitých funkcií v každodennom živote. Štruktúra predlaktia je pomerne jednoduchá a zároveň je náchylná na rôzne zranenia.
Kde sa nachádza predlaktie?
Každý počul o tomto oddelení ruky, ale málokto sa riadi presne tým, kde sa toto oddelenie nachádza. Všetko je úplne jednoduché - predlaktie je časť hornej končatiny od ruky po lakťový kĺb. Môžete tiež povedať, že predlaktie je stredná časť hornej končatiny.
Všeobecná anatómia
Predlaktie sa skladá z 2 kostí - lakťovej kosti a vretennej kosti. Majú trojstenný tvar a rúrkovú štruktúru. Vďaka tomuto tvaru sa od týchto kostí odlišujú 3 povrchy a 3 okraje. V tomto prípade sú dva povrchy oboch kostí nasmerované dopredu a dozadu. A povrch 3 polomeru smeruje von a nazýva sa bočný. Jeden z povrchov lakťovej kosti, ktorý smeruje do stredu, sa nazýva mediálny. Obe kosti pozostávajú z diafýzy (centrálna časť s medulárnou dutinou), distálnej a proximálnej epifýzy (rozšírené konce kosti). Medzi kosťami predlaktia po celej dĺžke je medzikostná membrána.
Samotné predlaktie svojím vzhľadom pripomína zrezaný kužeľ, ktorého horná časť smeruje nadol a základňa nahor. Zabezpečuje to špeciálne postavenie kostí, ktoré sú síce v takmer paralelnej polohe, no svojimi koncami sú v kontakte. V dôsledku toho sa medzi kosťami vytvára takzvaný medzikostný priestor.
Vlastnosti lakťovej kosti
Proximálny (horný) koniec tejto kosti je zhrubnutý a obsahuje trochleárny zárez. Je to ona, ktorá je križovatkou s humerusom. Táto sviečková má 2 procesy: ulnárny a koronálny. Ten má radiálny zárez, ktorý je spojnicou s hlavou polomeru. Na jednej strane tela kosti je špeciálny živný otvor.
Distálna časť kosti končí v hlave styloidným výbežkom. Spodná epifýza je výrazne užšia ako proximálna. Hlava distálnej epifýzy slúži ako spojka k rádiu
Štruktúra polomeru
Ako bolo uvedené vyššie, táto kosť má tiež 2 epifýzy a diafýzu. Na proximálnej epifýze je hlava so špeciálnou plochou priehlbinou. Ide o glenoidálnu jamku, ktorá slúži na spojenie s kondylom ulny. Oblasť kosti pod hlavou sa nazýva krk a hneď po ňom začína tuberosita, ku ktorej je pripevnená. biceps rameno.
 Na distálnej epifýze je ulnárny zárez, ktorý je nevyhnutný na spojenie s hlavou ulny. Na druhej strane tejto epifýzy je styloidný proces. Na spodnej epifýze kosti vylučujú kĺbový povrch, pozostávajúci z 2 častí. Je to miesto skĺbenia so scaphoidnou a lunátnou kosťou. Na zadnom povrchu polomeru sú špeciálne drážky, ktoré sú oblasťou pripojenia svalových šliach.
Na distálnej epifýze je ulnárny zárez, ktorý je nevyhnutný na spojenie s hlavou ulny. Na druhej strane tejto epifýzy je styloidný proces. Na spodnej epifýze kosti vylučujú kĺbový povrch, pozostávajúci z 2 častí. Je to miesto skĺbenia so scaphoidnou a lunátnou kosťou. Na zadnom povrchu polomeru sú špeciálne drážky, ktoré sú oblasťou pripojenia svalových šliach.
Kĺby predlaktia
Kosti predlaktia tvoria medzi sebou 2 kĺby: proximálny a distálny. Distálny je tvorený laterálnym povrchom hlavy ulny a ulnárnym zárezom rádia. Okrem toho sa na tvorbe tohto kĺbu podieľa trojuholníková chrupavková doska, ktorá je pripevnená k vrcholu styloidného procesu. Kĺb má valcový tvar so zvislou osou otáčania. Spolu s distálnym kĺbom tvoria jeden systém. Proximálny kĺb je uzavretý v kapsule lakťového kĺbu.
Svaly predlaktia
Všetky svaly predlaktia možno rozdeliť do niekoľkých skupín. V prvom rade sa rozlišujú extenzory a flexory, ako aj supinátory a pronátory. Ako je zrejmé z názvov skupín, svaly sú rozdelené podľa toho, aké funkcie vykonávajú.
Podľa umiestnenia na končatine sa rozlišuje predná svalová skupina, ktorá zahŕňa pronátory a flexory, a zadná, ktorá zahŕňa extenzory a supinátory.
Okrem toho každá skupina zasa rozlišuje medzi povrchovými a hlbokými vrstvami. Oblasť predlaktia pozostáva z mnohých svalov. Niektoré z nich pochádzajú z kostí ramenného pletenca, niektoré priamo z rádiusu alebo lakťovej kosti.
 Svaly prednej skupiny predlaktia sú zastúpené: dlhým palmovým svalom, hlbokým a povrchovým ohýbačom prstov, ulnárnym a radiálnym ohýbačom zápästia, okrúhlym a štvorcovým pronátorom, ohýbačom palca.
Svaly prednej skupiny predlaktia sú zastúpené: dlhým palmovým svalom, hlbokým a povrchovým ohýbačom prstov, ulnárnym a radiálnym ohýbačom zápästia, okrúhlym a štvorcovým pronátorom, ohýbačom palca.
Zadnú skupinu tvoria: 2-lúčové (dlhé a krátke) a ulnárne extenzory zápästia, supinátor, brachioradialis, extenzory malíčka a prstov, abduktorový palec, dlhý a krátky extenzor palca a extenzor ukazováka. .
Okrem svalov existujú väzy a šľachy. Takáto zložitá štruktúra zóny predlaktia poskytuje možnosť rôznych pohybov končatín.
Krvné zásobenie a inervácia oddelenia
Ulnárne a radiálne tepny sú zodpovedné za prívod krvi do tkanív predlaktia. Tieto tepny veľmi dobre anastomujú, čo umožňuje v prípade potreby podviazať jednu z nich bez výraznejších porúch prekrvenia. Odtok žilovej krvi zabezpečujú povrchové a hlboké žily.
Zadná skupina svalov je riadená radiálnym nervom a inervácia svalov prednej skupiny je zabezpečená stredným a lakťovým nervom. Zadné, bočné a stredné kožné nervy sú zodpovedné za inerváciu kože v tejto oblasti tela.
Prečo vznikajú bolesti predlaktia?
Bolesť v predlaktí je pomerne častým príznakom mnohých chorôb a stavov. Bez dodatočného výskumu je niekedy dosť ťažké okamžite diagnostikovať príčinu a zvoliť správnu terapiu na obnovenie predlaktia.
Možné príčiny bolesti predlaktia:
Na koho sa obrátiť pri bolestiach v predlaktí?
Bolesť v ruke v predlaktí by sa nemala tolerovať. Sú signálom, že je čas navštíviť lekára. Koniec koncov, takéto bolestivé pocity sú charakteristické pre mnohé choroby. Preto ak sa vyskytnú, nemali by ste ísť do lekárne pre anestetikum, ale mali by ste sa poradiť s lekárom. V prvom rade bude môcť pomôcť neuropatológ a traumatológ, ktorý predpíše potrebné štúdie a liečbu.
Aké metódy výskumu sa používajú na diagnostiku?
Na diagnostiku zranení, patológií alebo chorôb predlaktia sa používa kontrola, palpácia, rotačné pohyby a pohyby každého kĺbu. V tomto prípade sú obe predlaktia nevyhnutne porovnávané.
V prípade potreby sa vykoná röntgenové vyšetrenie v 2 projekciách, ako aj počítačová tomografia.
Liečba predlaktia
V závislosti od typu patológie alebo poranenia predlaktia možno predpísať konzervatívnu aj chirurgickú terapiu. Konzervatívna môže zahŕňať užívanie liekov, fyzioterapiu, nosenie špeciálnych obväzov a ortéz, masáže a cvičebnú terapiu.
V závislosti od ochorenia predlaktia sa môžu použiť tieto chirurgické zákroky: kožné štepenie, myotómia, tenotómia, kostné resekcie, fasciotómia, osteosyntéza, osteotómia, ako aj protetika a amputácia.
Predlaktie ja
Predlaktie (antebachium)
časť hornej končatiny, ohraničená lakťovými a zápästnými kĺbmi. Výskumné metódy. Hlavnými metódami klinického vyšetrenia P. sú vyšetrenie, štúdium rotačných pohybov, ako aj pohybov v zápästných a lakťových kĺboch. Nezabudnite vykonať porovnávacie vyšetrenie oboch predlaktí. Pri úrazoch a ochoreniach P. môže dôjsť k porušeniu anatomickej osi P., prechádzajúcej cez hlavu rádia a stredom jeho distálnej epifýzy. Pri deformáciách P. sa zisťuje jeho úroveň a napr
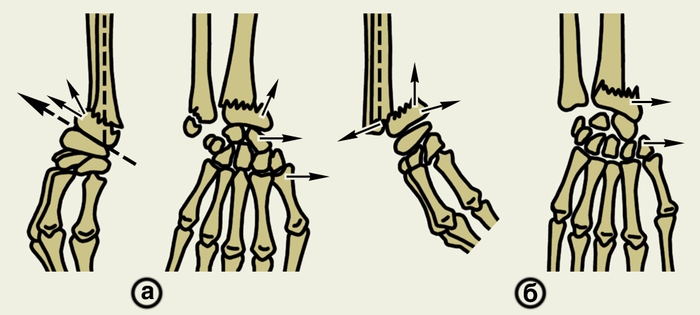
pod uhlom otvoreným smerom von, dovnútra, dopredu alebo dozadu. Pri prehliadke kože P. dbajú na farbu, celistvosť a rôzne zmeny. Pri palpácii hrebeňa lakťovej kosti, ktorý je prístupný na pohmat, sa odhalí oblasť lokálnej bolesti a kontinuita hrebeňa. Palpuje sa teda vnútorný okraj a dorzum rádia, ktoré sú dobre prístupné na palpáciu v dolnej tretine P. Kontrolu určite na artérii radialis, pretože je poškodený pri mnohých poraneniach P. Na posúdenie závažnosti edému P. zmerajte dĺžku jeho obvodu pomocou centimetrovej pásky. Potom preskúmajte aktívne a pasívne rotačné pohyby P. (pronácia a supinácia). Vyšetrenie je ukončené P. rádiografiou v dvoch projekciách. Obrázky musia mať obraz lakťových a zápästných kĺbov. Patológia. Malformácie Položky sú zriedkavé. Patria sem (úplná absencia predlaktia), vrodená absencia alebo nedostatočné rozvinutie radiálnej alebo ulnárnej ruky (sprevádzané vrodenou palicou), vrodená rádioulnárna (pozri. lakťový kĺb) A Madelungova choroba. Pri úplnej absencii P. je znázornená funkčná. Neprítomnosť alebo nevyvinutie jednej z kostí P., ktoré vedie k paličkovej ruke, sa koriguje vo veku do 3 rokov pomocou sadrových odliatkov alebo ortéz, ktoré umožňujú udržať ruku v správnej polohe. U detí starších ako 3 roky sa vykonávajú osteoplastické operácie (vrátane použitia mikrochirurgických techník) zamerané na odstránenie kostného defektu. Potrebujete trvalého ortopéda. vo vzťahu k obnoveniu funkcie P. a ruky spravidla nepriaznivé. Pri vrodenej rádioulnárnej synostóze s funkčne nevýhodným postavením P. a ruky v ran detstvo vykonajte korekciu pomocou javiskových sadrových obväzov. Operatívna (oddelenie synostózy a obnovenie rotačných pohybov P.) sa vykonáva vo vyššom veku, ak je prudko narušená. Prognóza funkcie pri tomto defekte je často priaznivá. Poškodenie. Sú uzavreté a otvorené P. Pri výrazných pomliaždeninách, ruptúrach podkožných svalov a uzavretých zlomeninách P. kostí, subfasciálnych hematómoch (subfasciálna hypertenzná), čo vedie k stlačeniu ciev, nervových kmeňov svalov, čo sa prejavuje ischémiou distálnej končatiny so zhoršenou funkciou a citlivosťou kože v oblastiach štetca. V týchto prípadoch je indikovaná urgentná - s drenážou subfasciálnych priestorov. Je potrebná lokálna prvá pomoc, napríklad ľadovým obkladom. Pri predčasnej liečbe sa môže vyvinúť Volkmann (pozri. Kontraktúra). P. často pozorujeme zlomeniny diafýzy kostí. Môžu byť uzavreté a otvorené a vznikajú v dôsledku priamych a nepriamych. Existuje jeden rádius alebo ulna a zlomeniny oboch kostí P. na rôznych úrovniach. Pri izolovaných zlomeninách rádia alebo ulny s posunom fragmentov často dochádza k zlomeninám-dislokáciám. Diafyzárne zlomeniny kostí P. sú prevažne priečne, šikmé alebo rozdrobené. U detí sú častejšie zaznamenané subperiostálne zlomeniny typu zelenej vetvy bez posunu alebo s miernym posunom fragmentov a u starších detí subperiostálne zlomeniny s uhlovým posunom fragmentov. Existujú dva typy izolovaných zlomenín polomeru: ak je zlomenina umiestnená nad úrovňou pripojenia okrúhleho pronátora ( ryža. 4, a
), a keď je línia zlomeniny umiestnená pod úrovňou úponu tohto svalu ( ryža. 4, b
) izolované zlomeniny radiálnej ruky sú ťažké. Vedúci príznak: pri rotačných pohyboch zostáva P. nehybný, čo sa zisťuje palpáciou. spočíva v anestézii a realizácii transportnej imobilizácie P. štandardnými alebo improvizovanými dlahami. Pri zlomeninách diafýzy polomeru bez posunutia fragmentov sa aplikuje sadrový obväz na 8-10 týždňov. v strednej polohe medzi pronáciou a supináciou bázy prstov do strednej tretiny ramena. Pri zlomeninách s posunom fragmentov sa vykonáva manuálna repozícia. Pri proximálnom type zlomeniny je predlaktie dané do polohy úplnej supinácie a pri distálnom type do strednej polohy medzi pronáciou a supináciou. Správnosť repozície sa kontroluje röntgenovým vyšetrením. Po 10-15 dňoch sa rádiografia opakuje, pretože. môže dôjsť k sekundárnej fragmentácii. Trvanie imobilizácie sadry je 10-12 týždňov. Ak zlyhá uzavretá, potom sa vykoná otvorená repozícia P. a ponorných kostí, najčastejšie pomocou platničky. Po ukončení imobilizácie je predpísaná cvičebná terapia a fyzioterapia. Pri izolovaných zlomeninách polomeru je potrebné vykonať zápästný kĺb, pretože. súčasne môže dôjsť k vykĺbeniu hlavy ulny. Kombinácia zlomeniny rádia s posunom hlavy ulny na zadnú alebo palmárnu stranu sa nazýva Galeazziho zlomenina-dislokácia ( ryža. päť
). ľahko sa redukuje a tiež ľahko premiestňuje pri pohyboch P. Na jej udržanie v správnej polohe sa niekedy používa transoseálna transartikulárna osteosyntéza. S izolovanými zlomeninami ulny ( ryža. 6
) posunutie fragmentov sa dá ľahko určiť palpáciou hrebeňa lakťovej kosti vo forme výstupku alebo priehlbiny. konzervatívna, v niektorých prípadoch sa vykonáva otvorená repozícia a vnútorná osteosyntéza intramedulárnym klincom. Pri izolovaných zlomeninách lakťovej kosti je potrebný lakťový kĺb, pretože tieto zlomeniny sú často sprevádzané subluxáciou hlavy rádia (pozri Monteggi; ryža. 7
). posuny dopredu, niekedy laterálne, zvyčajne sprevádzané ruptúrou anulárneho rádia. Hlavnými príznakmi tohto poranenia sú posunutie hlavy polomeru, ktoré sa zisťuje palpáciou, a obmedzenie pohybov v lakťovom kĺbe. Liečba je často konzervatívna. Produkujte repozičnú zlomeninu ulny a hlavy rádia. Následne na 8-10 týždňov. naneste sadrový odliatok. Pri nestabilnej polohe hlavy polomeru sa po jej zmenšení používa transartikulárna transoseálna fixácia čapom, ktorá sa odstráni po 3-4 týždňoch. Zlomeniny oboch kostí P. ( ryža. 8
) sú pozorované častejšie ako izolované. Klinicky sa prejavuje kombináciou symptómov izolovaného poškodenia týchto kostí. Ošetrenie spočíva v manuálnej repozícii, pri ktorej sú eliminované všetky druhy premiestňovania úlomkov. Trvanie imobilizácie je zvyčajne 16 týždňov. V budúcnosti sa vykonáva komplexná rehabilitačná liečba. Ak manuálna repozícia so zlomeninou oboch kostí P. zlyhá, potom sa na elimináciu posunu fragmentov použije vonkajšia transoseálna osteosyntéza (pozri obr. Kompresné zariadenia na rozptýlenie ; ryža. deväť
) alebo interná osteosyntéza. Fragmenty lakťovej kosti sú zvyčajne spojené kolíkom a polomer - doskou ( ryža. 10
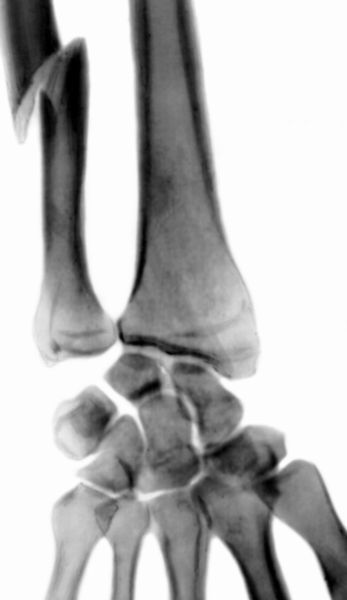
). Zo všetkých zlomenín P. je distálna metaepifýza bežnejšia ako iné; polomer alebo zlomenina polomeru v typickom umiestnení. Vo väčšine prípadov sa pozoruje extenzorový typ tejto zlomeniny, príp collis zlomenina, pri ktorej úlomky zvierajú uhol otvorený v zadná strana. Na palmárnom povrchu je viditeľná vydutina (tzv. bajonetová deformácia), ktorá zodpovedá posunutému centrálnemu fragmentu ( ryža. jedenásť
). V tomto prípade sa často vyskytuje zlomenina styloidného procesu ulny. Menej častá je flekčná zlomenina dolnej metaepifýzy rádia alebo Smithova zlomenina, opak typickej Collisovej zlomeniny ( ryža. 12
). Pri flexnom type Smithovho zlomu je posunutie fragmentov obrátené ( ryža. 13
). v zápästnom kĺbe sú ostro obmedzené. Typickú zlomeninu predlaktia treba odlíšiť od pomliaždeniny zápästného kĺbu, ako aj perilunárnej dislokácie ruky a zlomeniny volárnych a lunátnych kostí (pozri obr. Kefa). Rádiografia má pri diagnostike rozhodujúci význam. ryža. 14, 15
). Prvou pomocou pri zlomeninách rádia v typickej lokalizácii je transportná imobilizácia. Potom sa v prípade zlomeniny bez vytesnenia fragmentov vykoná lokálna anestézia 1% alebo 2% roztokom novokaínu a počas 4 týždňov. uložiť zadnú sadrovú dlahu. zotavuje sa za 4-6 týždňov. Pri zlomeninách s vytesnením úlomkov sa po anestézii vykoná manuálna repozícia a imobilizácia dorzálnych a palmových sadrových dlah. Po korekcii polohy fragmentov je potrebná rádiografia. V závislosti od typu zlomeniny a veku obete sa doba imobilizácie pohybuje od 4 do 6 týždňov. Po repozícii v rozdrvených, viacnásobne rozdrvených zlomeninách extenzorov s veľkou kompresiou hubovitej substancie distálnej epifýzy rádia, aby sa zabránilo sekundárnemu posunutiu fragmentov ruky počas 3 týždňov. fixované sadrou v polohe palmárnej flexie a ulnárnej deviácie. Následne sa jej priradí priemerná fyziologická poloha. Obeť by mala byť vyšetrená lekárom v 12.-24 h po premiestnení. Ak sa zväčšuje edém, kefy alebo iné príznaky porúch krvného obehu, okraje sadry sa odrežú a rozdelia. V budúcnosti je obväz opäť fixovaný obväzom. Odporúča sa zvýšená poloha poranenej končatiny, lokálna hypotermia.Uistite sa, že 7-10 dní po repozícii vykonajte kontrolné röntgenové vyšetrenie, aby ste včas identifikovali sekundárne posunutie fragmentov. Aby sa zabránilo stuhnutiu kĺbov od prvého dňa sadrového odliatku, sú zobrazené aktívne pohyby prstami ruky. Pri nestabilných zlomeninách s tendenciou k sekundárnemu posunu sa fragmenty fixujú perkutánne pomocou uzavretej metódy kovových ihiel (pozri obr. Osteosyntéza). V tomto prípade je možné použiť aj osteosyntézu pomocou distrakčno-kompresných zariadení. Po ukončení imobilizácie sú predpísané terapeutické cvičenia, pohyby v teplej vode, masáže a pracovná terapia. S epifyzeolýzou distálnej epifýzy rádia ( ryža. 16
) zvyčajne vykonávajte manuálnu repozíciu v celkovej anestézii a po dobu 2-3 týždňov. uložiť zadnú sadrovú dlahu. rastová zóna chrupky môže spôsobiť jej predčasné uzavretie, oneskorenie v raste rádiusu s rozvojom posttraumatickej palice ( Klubová ruka). Pri poranení mäkkých tkanív vykonáva P. primárnu chirurgickú liečbu s obnovou poškodených tkanív Pri otvorených zlomeninách P., sprevádzaných krvácaním, prvá lekárska pomoc spočíva v aplikácii turniketu, aseptického obväzu, anestézii a transportnej imobilizácii. Potom sa vykoná primárna chirurgická liečba rany. Pri malej zóne poškodenia mäkkých tkanív a radikálnej primárnej chirurgickej liečbe sa vykonáva primárna ponorná osteosyntéza. Pri viacúlomkovitých, rozdrvených zlomeninách, rozsiahlom poškodení mäkkých tkanív sa fragmenty fixujú kolíkovými alebo tyčovými zariadeniami na vonkajšiu perkutánnu osteosyntézu alebo sa aplikuje fenestrovaný (mostovitý) sadrový obväz (pozri obr. Technika omietky). Choroby. V dôsledku chronického prepätia svalov P., napríklad v priebehu profesionálnej činnosti, často vzniká dystrofický proces. prejavujú sa bolesťami boľavého charakteru, zhoršujú sa zovretím prstov v päsť, pohybmi v zápästnom kĺbe. Sval je zvýšený, palpácia je bolestivá. Liečba spočíva v predpisovaní teplých obkladov, fyzioterapii a odpočinku postihnutej končatiny. Pri ťažkej monotónnej práci sa môže vyskytnúť aseptická tendovaginitída šliach P., častejšie extenzorov prstov. Prejavujú sa bolesťou pri pohyboch prstov ruky, niekedy determinovanou ( crepitus). Liečba spočíva v imobilizácii palmárnou sadrovou dlahou na dobu 10-12 dní a následnej fyzioterapii. Následkom poškodenia pri niektorých ochoreniach svalov a šliach P., kontraktúry kĺbov ruky a prstov, lakťového kĺbu, napr. Volkmannova ischemická kontraktúra, ktorá sa prejavuje pretrvávajúcim obmedzením extenzie prstov a sa často vyvíjajú závažné neurodystrofické poruchy. Jej konzervatívna liečba nebýva príliš účinná, v týchto prípadoch je indikovaná šľachová platnička Epstein-Rozov-Fischenko. Často v dôsledku zranení a ochorení lakťového alebo zápästného kĺbu, posttraumatickej rádioulnárnej synostózy, sú rotačné pohyby obmedzené. Hnisavá tendovaginitída je zvyčajne komplikáciou panarícia alebo flegmóny ruky a môže byť sprevádzaná hnisavým splynutím tkanív s prienikom hnisu do Pirogovho priestoru (medzi štvorcovým pronátorom, medzikostnou membránou a oboma kosťami P.). Existujú vysoké, opuchy, koža a ostrá bolesť P. pri palpácii, obmedzenie alebo absencia pohybov prstov. Chirurgická liečba - núdzové otvorenie flegmónu s drenážou hnisavých pruhov na pozadí antibiotickej terapie. P. osteomyelitída kostí môže byť posttraumatická a (zriedkavo) hematogénna (viď. Osteomyelitída). Tuberkulózny proces je zvyčajne lokalizovaný v proximálnych alebo distálnych epimetafýzach kostí predlaktia (pozri Extrapulmonálna tuberkulóza Mimopľúcna tuberkulóza), tuberkulóza kostí a kĺbov). Zriedkavo sú P. kosti postihnuté syfilisom - vyskytuje sa syfilitický (viď. syfilis). Okrem toho možno v kostiach P. pozorovať cysty (pozri. Kostná cysta), patologické zlomeniny pri Pagetovej chorobe ( Pagetova choroba), hyperparatyreóza, osteogenesis imperfecta ( Osteogenesis imperfecta) atď.. Z nádorov P. sú najčastejšie chondrómy, Ewingov sarkóm. Bibliograf.: Zolotko Yu.L. Atlas topografickej anatómie človeka, 3. časť, s. 68, M., 1976; Kaplan A.V. kosti a kĺby, s. 252, M., 1979; Kovanov V.V. atď. Topographic, M., 1979; Rovenko T.A., Guryev V.N. a Gear N.A. Atlas operácií úrazov pohybového aparátu, s. 82, M., 1987. Svaly, arteriálny kmeň a nervy zadného fasciálneho priestoru predlaktia: 1 - biceps ramena; 2 - brachioradialisový sval; 3 - dlhé a krátke radiálne extenzory zápästia; 4 - hlboká vetva radiálneho nervu a podpora oblúka; 5 - extenzor prstov; 6 - dlhý sval, ktorý odstraňuje palec; 7 - krátky extenzor palca; 8 - dlhý extenzor palca; 9 - ulnárny extenzor zápästia; 10 - zadná medzikostná; 11 - rekurentná interosseózna artéria; 12 - ulnárna kĺbová sieť; 13 - ramenný sval "> Ryža. 3. Svaly, arteriálny kmeň a nervy zadného fasciálneho priestoru predlaktia: 1 - biceps ramena; 2 - brachioradialisový sval; 3 - dlhé a krátke radiálne extenzory zápästia; 4 - hlboká vetva radiálneho nervu a podpora oblúka; 5 - extenzor prstov; 6 - dlhý sval, ktorý odstraňuje palec; 7 - krátky extenzor palca; 8 - dlhý extenzor palca; 9 - ulnárny extenzor zápästia; 10 - zadná medzikostná tepna; 11 - rekurentná interosseózna artéria; 12 - ulnárna kĺbová sieť; 13 - ramenný sval. Ryža. 16b). RTG časti predlaktia a ruky s epifyziolýzou distálnej epifýzy rádia: bočný pohľad. Ryža. 2. Hlavné cievy, nervové kmene a svaly predného fasciálneho priestoru predlaktia: 1 - brachiálna žila; 2 - stredný nerv; 3 - mediálna hlava tricepsového svalu; 4 - ulnárny nerv a horná kolaterálna ulnárna artéria; 5 - okrúhly pronátor; 6, 7 - radiálny flexor zápästia; 8 - lakťový flexor zápästia; 9 - dlhý flexor palca; 10 - dorzálna vetva ulnárneho nervu; 11 - stredný nerv; 12 - krátky palmárny sval; 13 - palmárna aponeuróza; 14 - štvorcový pronátor; 15 - dlhý sval, ktorý odstraňuje palec ruky, a krátky extenzor palca ruky; 16 - povrchová vetva radiálneho nervu; 17 - radiálna artéria a povrchová vetva radiálneho nervu; 18 - šľacha bicepsového svalu ramena; 19 - brachioradialisový sval; 20 - bicepsový sval ramena; 21 - brachiálna tepna. segment hornej končatiny umiestnený medzi lakťovým a zápästným kĺbom. P. tvoria dve kosti – lakťová a vretenná. Tieto kosti sú prepojené medzikostnou membránou a na koncoch tvoria pohyblivé kĺby - lakťový kĺb a zápästný kĺb. P. má veľa svalov. Niektoré z nich začínajú od vonkajšieho epikondylu humeru a sú pripevnené k P. alebo k ruke (zadná skupina - extenzorové svaly), zatiaľ čo druhé začínajú od vnútorného epikondylu a sú tiež pripevnené k P. a k ruke. (predná skupina - flexorové svaly). Na P. sú ďalšie svaly, ktoré sa podieľajú na pohyboch prstov, otáčaní P. von a dovnútra, addukcii a abdukcii ruky atď. (pozri obrázok k článku svaly). P. je zásobovaný krvou z radiálnych a ulnárnych tepien a odtok krvi ide cez povrchové a hlboké žily, ktoré ich sprevádzajú. Svaly P. sú inervované stredným, lakťovým a radiálnym nervom. Extenzorové svaly na predlaktí sú inervované radiálnym nervom a flexory sú prevažne inervované stredným nervom. Prvá pomoc pri uzavretých poraneniach ( Zranenie ah) predlaktie sa zapne všeobecné pravidlá- niekoľko dní prechladnutie. Ale ak je to sprevádzané poruchou funkcie nervu prechádzajúceho cez P., tak vznikajú rôzne dysfunkcie. Takže, ak je poškodený ulnárny nerv, husté I a V prsty, nechtové falangy prstov, najmä IV a V, sú nemožné, v dôsledku čoho sa vyvíja takzvaný pazúr. Na strane ruky, kde sa nachádza malíček, na palmárnom povrchu tohto prsta a polovici IV prsta zmizne zadná plocha prstov V a IV a polovica prsta III. Ak je poškodený stredný nerv, nedochádza k opozícii prvého prsta (nie je možné dosiahnuť na piaty prst), citlivosť je narušená na strane ruky, kde sa nachádza palec, prsty I-III a polovica štvrtého prsta, ako aj na zadnej strane stredných a nechtových falangov prstov II a III. Pri poškodení radiálneho nervu dochádza k ochabnutiu extenzora ruky. Porušenie funkcie nervov modrinami pozorujeme pomerne zriedkavo, častejšie sa vyskytuje pri poranení P. alebo pri zlomeninách kostí. Prvá pomoc pri uzavretých poraneniach nervu (bez zlomenín) zahŕňa odpočinok poraneného miesta, lokálny chlad, zvýšenú polohu (prevencia opuchu, ktorý môže stav nervu zhoršiť) a prevoz do nemocnice. Medzi poraneniami mäkkých tkanív P. majú veľký význam pre prognózu vo vzťahu k pracovnej schopnosti šľachy. Tieto poranenia sa prejavujú dysfunkciou prstov (flexia, extenzia). Prvá pomoc zahŕňa priloženie sterilného obväzu, znehybnenie dlahou a prevoz postihnutého do nemocnice na chirurgické ošetrenie rany a obnovenie celistvosti šliach. V niektorých prípadoch sú súčasne poškodené aj nervy (napríklad pri poranení pohára alebo noža v oblasti tesne nad zápästím). Objem prvej pomoci sa nemení. Ak súčasne s poškodením šliach a nervov dôjde k poškodeniu veľkej a je tam arteriálna, potom sa na ranu najskôr aplikuje tlakový obväz ( ryža. jeden
) a potom ruku znehybnite. Počas prepravy má predlaktie zvýšenú polohu. Potreba hemostatického turniketu ( Hemostatický turniket) na predlaktí sa vyskytuje menej často ako pri poraneniach iných segmentov. Uchyľujú sa k nemu iba vtedy, keď sa veľmi namočí krvou ( ryža. 2
). Zlomeniny P. môžu byť otvorené a uzavreté, izolované alebo obe kosti, s alebo bez posunutia fragmentov. Pri uzavretej zlomenine jednej kosti bez posunu je niekedy ťažké odlíšiť ju od ťažkej modriny. Na objasnenie diagnózy je potrebný röntgen. Prvá pomoc je v tomto prípade rovnaká ako pri zlomenine. Rameno je znehybnené dlahou ( ryža. 3
), nasaďte si šatku a obeť je odoslaná do nemocnice. Pri zlomenine oboch kostí P. je zaznamenaná deformácia, opuch, zhoršený pohyb, bolesť pri prehmatávaní miesta poranenia, zvýšená bolesť s miernym zaťažením pozdĺž osi predlaktia a abnormálna pohyblivosť. Čím viac fragmentov je premiestnených, tým výraznejšia je deformácia. Prvá pomoc zahŕňa prevoz obete do nemocnice. Zlomeniny dolného konca polomeru sa vyskytujú častejšie ako iné, a preto sa bežne označujú ako typické zlomeniny polomeru ( ryža. 4, 5
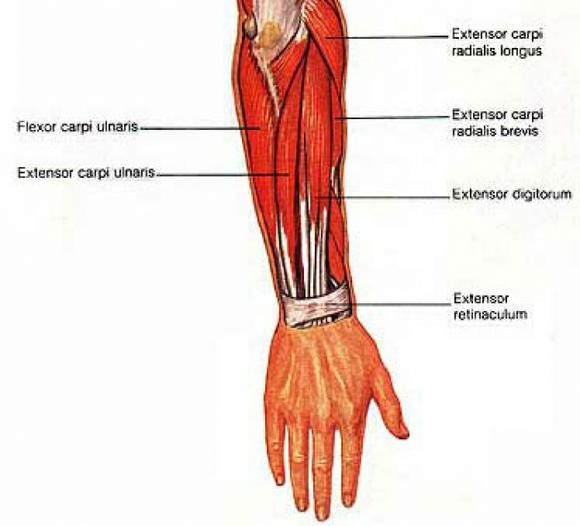
). Po poranení je výskyt deformácie a vydutia na palmárnom povrchu zaznamenaný tesne nad zápästným kĺbom. Okrem toho sa objavuje opuch, lokálna bolestivosť pri palpácii, zhoršená cvičením. Funkcia prstov ruky je výrazne narušená, aktívne pohyby sú takmer nemožné. Prvá pomoc zahŕňa imobilizáciu miesta zlomeniny drôtenou alebo preglejkovou dlahou, po ktorej je obeť poslaná do nemocnice. Dlahovanie na náhradu škody P. vykonať nasledovne. Pripravená rebríková alebo sieťová dlaha sa aplikuje pozdĺž zadnej plochy od základov prstov po hornú tretinu ramena. V tomto prípade má predlaktie strednú polohu medzi jeho otáčaním dovnútra alebo von a kefa je mierne neohnutá. Uhol ohybu pri zlomeninách P. v strednej tretine a nižšie je 90 °. Potom sa pneumatika obviaže. Pri zlomeninách kostí P. v blízkosti zápästného kĺbu možno na dlahovanie použiť rebríkové, sieťové alebo preglejkové pneumatiky. Kefy sú ohnuté, krvácanie sa zastaví v dlani Veľký encyklopedický slovník Dahlov výkladový slovník - I; pl. rod. koho, dátum. ktorých; porov. Anat. Časť paže od lakťového kĺbu po zápästie. Vľavo, vpravo str Svaly, kosti predlaktia. Prestávka, sadra str Modrina predlaktia. Svaly predlaktia. ◁ Predlaktie, oh, oh. Prvá kosť. P th svaly. * * * predlaktie… … encyklopedický slovník žily; 2 - stredný nerv; 3 - mediálna hlava tricepsového svalu; 4 - ulnárny nerv a horná kolaterálna ulnárna artéria; 5 - okrúhly pronátor; 6, 7 - radiálny flexor zápästia; 8 - lakťový flexor zápästia; 9 - dlhý flexor palca; 10 - dorzálna vetva ulnárneho nervu; 11 - stredný nerv; 12 - krátky palmárny sval; 13 - palmárna aponeuróza; 14 - štvorcový pronátor; 15 - dlhý sval, ktorý odstraňuje palec ruky, a krátky extenzor palca ruky; 16 - povrchová vetva radiálneho nervu; 17 - radiálna artéria a povrchová vetva radiálneho nervu; 18 - bicepsový sval ramena; 19 - brachioradialisový sval; 20 - bicepsový sval ramena; 21 - brachiálna tepna ">
žily; 2 - stredný nerv; 3 - mediálna hlava tricepsového svalu; 4 - ulnárny nerv a horná kolaterálna ulnárna artéria; 5 - okrúhly pronátor; 6, 7 - radiálny flexor zápästia; 8 - lakťový flexor zápästia; 9 - dlhý flexor palca; 10 - dorzálna vetva ulnárneho nervu; 11 - stredný nerv; 12 - krátky palmárny sval; 13 - palmárna aponeuróza; 14 - štvorcový pronátor; 15 - dlhý sval, ktorý odstraňuje palec ruky, a krátky extenzor palca ruky; 16 - povrchová vetva radiálneho nervu; 17 - radiálna artéria a povrchová vetva radiálneho nervu; 18 - bicepsový sval ramena; 19 - brachioradialisový sval; 20 - bicepsový sval ramena; 21 - brachiálna tepna ">